Inhaltsverzeichnis
- Primäre Osteoporose vom Typ I (Postmenopausale Osteoporose)
- Primäre Osteoporose vom Typ II (Altersosteoporose/senile Osteoporose)
- Sekundäre Osteoporose
- Parathormon
- Calcitonin
- Vitamin D
- Östrogen
- Kalzium – ein wichtiges Mineral für die Knochen
- Osteodensitometrie
- Röntgenabsorptiometrie
- Quantitative Computertomografie (QCT)
- Röntgenuntersuchung
- Therapie
Unsere Knochen – mehr als ein Schutzschild
Die Knochen sind neben den Zähnen festester Baubestandteil unseres Körpers. Er dient uns als Gerüst, stellt sich als Hebel für unsere Muskelansätze zur Verfügung und schützt unser Gehirn, Rückenmark sowie Sinnesorgane vor äußeren Einflüssen. Dabei darf man sich nicht vorstellen, dass es sich hier um eine tote Substanz handelt. Vielmehr stellt sich das Ganze als eine lebendige Verbindung von Zellen dar, die einem ständigen Wandel – in Form von Aufbau, Umbau und Abbau – unterliegen.
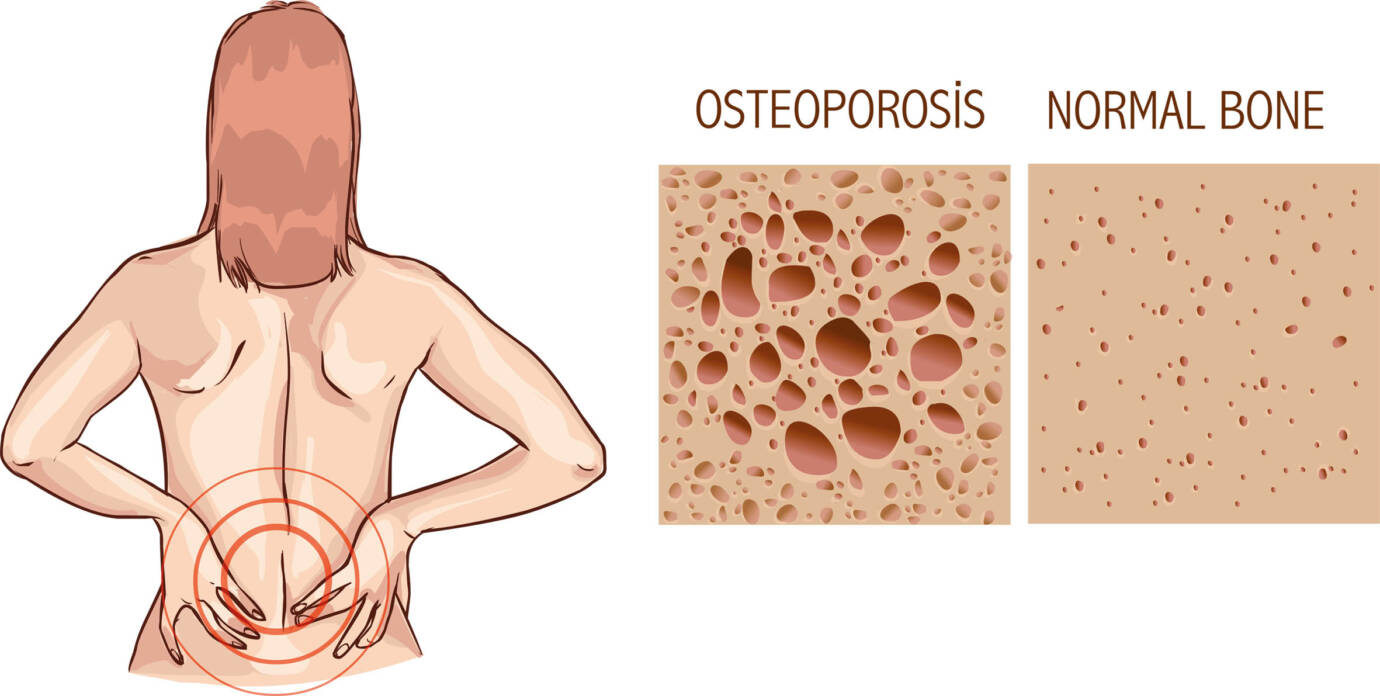
Die Knochenzellen, aus denen unsere Knochen aufgebaut sind, können ihrer jeweiligen Funktion nach unterschieden werden. So gibt es einerseits die Osteoblasten, so genannte Knochenbildungszellen. Sie produzieren fortlaufend unsere Knochengrundsubstanz, die unverkalkte Interzellularsubstanz (Osteoid), in die sie nach und nach eingeschlossen und damit zu Osteozyten werden. Damit unser Knochen nicht ständig weiter wächst, benötigt unser Körper die Osteoklasten. Sie stehen für den Abbau des Knochengewebes zur Verfügung. Durch diese permanenten Um-, Ab- und Aufbauprozesse behält unser Knochen die für ihn typische Form. Gerät dieser ständige Wechsel ins Ungleichgewicht und wird mehr Knochensubstanz abgebaut als aufgebaut, spricht man von „Osteoporose“ oder „Knochenschwund“. Der Knochen verliert seine Stabilität und Elastizität, dies führt zu einem erhöhten Frakturrisiko v.a. in Form von Schenkelhals-, Unterarm- und Wirbelkörperfrakturen.
Die Osteoporose zählt bereits heute zu den häufigsten Knochenerkrankungen im höheren Lebensalter in Deutschland. Bei der Erkrankung unterscheidet man die primäre (idiopathische) Osteoporose (unbekannter Ursache) und die sekundäre Osteoporose, deren Ursprung in einer anderen Grunderkrankung liegt. Die primäre Form lässt sich je nach Lebensabschnitt in die seltene juvenile und früherwachsene Osteoporose (bis 50 Jahre), in die postmenopausal (Wechseljahre/Östrogenmangel) bedingte Osteoporose Typ I (50–70 Jahre) und in die Altersosteoporose Typ II (ab 70 Jahre) aufteilen. Nicht zu verwechseln ist diese mit der so genannten Altersosteopenie, bei der es sich um den natürlichen Altersknochenschwund ohne klinische Symptomatik handelt.
Primäre Osteoporose vom Typ I (Postmenopausale Osteoporose)
Diese Art der Osteoporose betrifft vor allem Frauen im Alter von 50 bis 70 Jahren und macht 80% aller Osteoporosen aus. Zum einen wird sie ausgelöst durch die Hormonumstellung in den Wechseljahren, zum anderen, wenn die Monatsblutungen spät eingesetzt haben und früh (vor dem 43. Lebensjahr), im Rahmen der Wechseljahre, ausgeblieben sind, sowie bei Frauen, die immer einen unregelmäßigen Monatszyklus oder über einen längeren Zeitraum keine Blutungen hatten. Auch bei operativer Entfernung beider Eierstöcke kommt es zu Störungen des Östrogenhaushaltes mit Abnahme des Östrogenspiegels. Dieser Hormonmangel, so wird vermutet, stört das natürliche Gleichgewicht zwischen Knochenaufbau und Knochenabbau. Die Folgen sind ein auf die Spongiosa (schwammartige Knochenstruktur im Inneren des Knochens) bezogener Knochenmasseverlust und vor allem Frakturen der Wirbelkörper.
Primäre Osteoporose vom Typ II (Altersosteoporose/senile Osteoporose)
Die Hälfte der über 70-Jährigen haben bereits eine Osteoporose, die andere Hälfte steht „kurz davor“. Frauen und Männer sind hiervon gleichermaßen betroffen. Die Typ-II-Osteoporose baut neben dem schwammartigen Gerüstwerk feiner Knochenbälkchen auch die Kompakta, die feste Außenzone, ab. Dies führt vornehmlich zu Brüchen der langen Röhrenknochen wie Oberschenkelknochen und Unterarmknochen. Verursacht wird dies durch den physiologischen Alterungsprozess des Knochens, Mangel an Kalzium und Vitamin D sowie durch Bewegungsmangel.
Sekundäre Osteoporose
Diese Form der Osteoporose betrifft nur etwa 5%. Ursache ist eine andere Grunderkrankung, wie z.B.:
• Bettlägerigkeit/Bewegungsmangel durch internistische Erkrankungen
• Dauermedikation von Kortisonpräparaten etwa bei Asthma oder Rheuma. Sie wirken direkt und indirekt auf den Kalziumstoffwechsel und Knochenumbau. Einerseits hemmen sie die Osteoblasten- und stimulieren die Osteoklastenaktivität. Andererseits wird die Kalziumaufnahme aus dem Darm gestört.
• Hormonstörungen von Nebenschilddrüse, Schilddrüse und Nebenniere
• Erkrankungen des Magen-Darm-Traktes, deren Folge eine gestörte Nährstoffaufnahme ist (Kalzium- und Vitamin-D-Mangel)
• Genetische Veranlagung
• Übermäßiger Genuss von Alkohol oder bekannte Leberzirrhose
Unabhängig davon, welche Osteoporose-Form zu Grunde liegt, ist eine Früherkennung der Krankheit besonders wichtig. Zwar leiden weit über vier Millionen Menschen in Deutschland unter Osteoporose, es werden jedoch lediglich 20% davon diagnostiziert und behandelt. 80% bleiben nach der ersten Fraktur hinsichtlich der Osteoporose unbehandelt, wie auf dem Deutschen Orthopädenkongress in Wiesbaden Ende letzten Jahres bekannt wurde. Zu den Leitsymptomen einer manifesten Osteoporose zählen:
• Eine Abnahme der Körpergröße um mehr als 4 cm als Folge von Wirbelkörpereinbrüchen.
• Starke Rückenschmerzen bei Belastung und in Ruhe können erste Warnsignale sein.
• Akute oder chronische Rückenschmerzen, die durch Frakturen im Wirbelsäulenbereich verursacht werden, kommen vor allem im Brust- und Lendenwirbelbereich vor. Zunächst brechen die Deckplatten der Wirbelkörper, wodurch dann Nerven eingeklemmt werden und sogar Lähmungen hervorgerufen werden können.
• Der so genannte „Witwenbuckel“, die typische konvexe Krümmung der Wirbelsäule, welche durch die bereits eingebrochenen und keilförmig verdichteten Wirbelkörper hervorgerufen wird
• Jeder Bruch ohne äußeren Einfluss bedarf einer genauen Abklärung.
• Die Wirbelsäulenverkürzung durch Wirbelkörpereinsackungen und Frakturen lässt den Bauch stärker hervortreten. Zugleich kommt es zu Hautfalten in der Taille, dem so genannten „Tannenbaumphänomen“.
• Dornfortsätze, Rippenbogenrand und Muskelansätze sind besonders druckempfindlich.
Hormonelle Regelkreise steuern die ständigen Knochenumbauprozesse
Die Knochensubstanz wird unser gesamtes Leben über auf- und abgebaut. Bis zum 35. Lebensjahr überwiegen die Aufbauprozesse. Danach nimmt die Knochenmasse jährlich um etwa 1,5% ab. Diese Prozesse werden von Hormonen reguliert.
Parathormon
In der Nebenschilddrüse wird das Parathormon gebildet. Ist der Blutkalziumspiegel erniedrigt, wird es vermehrt ausgeschüttet. Am Skelett steigert es dann den Knochenabbau, damit der Serumkalziumgehalt steigt. In der Niere bewirkt es eine Hemmung der Rückresorption von Phosphat, steigert aber die Kalziumaufnahme. Bei gleichzeitiger Anwesenheit von Vitamin D wird die Aufnahme des Kalziums aus dem Darm verbessert.
Calcitonin
Das Hormon Calcitonin aus der Schilddrüse ist der Gegenspieler vom Parathormon und dient somit dem Knochenaufbau. Es hemmt die Osteoklasten am Abbau und senkt somit den Blutkalziumspiegel. Ebenso senkt es den Phosphatspiegel.
Vitamin D
Vitamin D wird zu 40% mit der Nahrung aufgenommen und zu 60% durch Sonneneinwirkung in der Haut selbst gebildet. Es wirkt einer Abnahme des Kalziumspiegels im Blut entgegen, indem es die Kalziumaufnahme aus dem Darm ermöglicht.
Östrogen
Östrogen wird hauptsächlich in den Eierstöcken gebildet, daneben auch zu geringen Anteilen in der Nebennierenrinde, im Fettgewebe und im Hoden. Es sorgt für ein ausgeglichenes Verhältnis zwischen Knochenauf- und -abbau, da es die für den Knochenstoffwechsel notwendigen Hormone beeinflusst.
Kalzium – ein wichtiges Mineral für die Knochen
Der häufigste im Körper vorhandene Mineralstoff ist Kalzium. Der Hauptanteil mit 99% befindet sich in Knochen und Zähnen. Kalzium und seine Salze (Kalziumphosphate, Karbonate) machen um die 50% der gesamten Skelettmasse aus. Die Mineralkonzentration der Knochen spiegelt das Gleichgewicht zwischen dem täglichen Auf- und Abbau wider. An einem Tag werden bis zu 700 mg Kalzium vom Knochen umgesetzt. Ist der Kalziumspiegel im Blut erniedrigt, kommt es zur Entmineralisierung der Knochen und zu einem Stabilitätsverlust. Bei Werten < 300 mg/d kommt es zum Knochenabbau. Das National Institute of Health (NIH) in den USA und die Deutsche Gesellschaft für Ernährung (DGE) empfehlen deshalb allen Erwachsenen 1000 mg täglich zuzuführen. Frauen in den Wechseljahren wird zu einer Dosis von 1500 mg/d geraten. Schon in einem Liter Milch ist die tägliche Dosis von 1250 mg Kalzium enthalten. Da der Einbau des Kalziums in das Knochengewebe mit Hilfe des Vitamin D erfolgt, wird empfohlen sich viel im Freien aufzuhalten, um die Vitamin-D-Produktion anzukurbeln. Demzufolge ist die Vorbeugung des Knochenschwunds in den Vordergrund zu stellen. Dazu zählen neben der richtigen kalziumreichen und phosphatarmen Ernährung durch Milchprodukte, Käse, frisches Obst und Gemüse auch das Vermeiden von zu großen Mengen Alkohol, Nikotin und Koffein, da diese die Kalziumaufnahme negativ beeinflussen und den Vitamin-D-Stoffwechsel stören. Wichtig ist weiterhin die sportliche Betätigung, die auf den Knochenmasseaufbau einen gewinnbringenden Reiz ausübt und zudem die Muskulatur stärkt.
Um frühzeitig eine Minderung des Knochenkalksalzgehaltes festzustellen, stehen unterschiedliche Röntgenverfahren sowie nuklearmedizinische Methoden zur Verfügung.
Zu ihnen zählen:
Osteodensitometrie
Die Osteodensitometrie zählt zu den genauesten und präzisesten Verfahren zur Bestimmung des Mineralsalzgehaltes der Knochen. Sie stellt die Basisuntersuchung in der Osteoporosediagnostik dar und ermöglicht eine Einschätzung des Frakturrisikos, v.a. an der Messstelle. Jedoch kann auch eine Messung z.B. am Unterarm Frakturen am Stammskelett voraussagen. Die Densitometrie dient der Früherkennung der so genannten „fast loser“ (schneller Knochenverlust mit Verlustrate über drei Prozent pro Jahr) sowie zur Verlaufskontrolle primärer und sekundärer Osteoporosen. Das Verfahren beruht auf einer direkten quantitativen fotometrischen Ausmessung des Knochens, der unterschiedliche absorbierende Zonen aufweist. Die WHO (Weltgesundheitsorganisation) gibt für Osteoporosepatienten die statistische Knochengrenze mit etwa 75% gegenüber jüngeren Erwachsenen an. Liegt der diagnostizierte Wert unterhalb, besteht ein erhöhtes Frakturrisiko.
Röntgenabsorptiometrie
Es werden heute vor allem die Einenergie-Röntgenstrahlabsorptiometrie (SPA) bzw. die Zweienergie-Röntgenstrahlabsorptiometrie (DXA) eingesetzt. Der Methode liegt die Absorption von Röntgenstrahlen durch Knochen- und Weichteilgewebe zu Grunde, die Punkt für Punkt erfolgt und später im Computer voneinander abgezogen wird. Die Messung erfasst hierbei die Flächendichte des Knochenmineralgehaltes in g/cm2. Der Vorteil bei der DXA besteht darin, dass die Methode fast am gesamten Skelett angewandt werden kann und so die Messung der Ganzkörperknochendichte ermöglicht. Nachteil ist, dass eine Unterscheidung zwischen dem kompakten und trabekulären Knochen (Spongiosa) nicht erfolgt. Weiterhin können zu hohe Werte durch Aortenverkalkungen etc. auftreten. Um eine eindeutige Diagnose zu stellen, benötigt man aber noch zusätzliche Diagnosewerte.
Quantitative Computertomografie (QCT)
Hierbei wird ein Bild einer dünnen Körperschicht erstellt, indem verschiedene Projektionen derselben Körperschicht mit Hilfe des Computers zu einem einheitlichen Bild verarbeitet werden. Es wird die Knochenvolumenmineraldichte in g/m3 gemessen, was eine Unterscheidung von Kompakta und Spongiosa ermöglicht. Der Nachteil der QCT liegt bei einem vergleichsweise hohen Strahlenbelastungswert. Demgegenüber steht die in der Raumforschung entwickelte neueste Methode, die periphere quantitative Computertomografie (pQCT). Sie stellt noch differenziertere Bilder her, die eine sehr genaue Analyse der verschiedenen Knochenanteile erlauben, und ist somit zukunftsweisend.
Weiterhin gibt es die Ultraschalluntersuchung und die Messung der Hautdicke, die aber nach dem derzeitigen Kenntnisstand keine ausreichende Beurteilung der Knochendichte zulassen.
Röntgenuntersuchung
Sie kann den Verdacht der Osteoporose unterstützen, jedoch dient sie nicht der Früherkennung, da sich erst Veränderungen von mehr als 30% des Knochenkalksalzgehaltes röntgenologisch erfassen lassen. Diese Verminderung zeigt sich dann durch eine vermehrte Transparenz des Knochens mit Verbreiterung des Abstands zwischen den Wänden der Kompakta und den einzelnen Trabekeln. Da die Knochen im Bereich der größten Belastung in sich zusammensacken, lässt sich dies durch eine Aufnahme vor allem im Brust- und Lendenwirbelsäulenbereich zwischen dem 11. Brust- und 2. Lendenwirbel darstellen. Es zeigen sich Deformierungen wie Keilwirbelbildung, Fischwirbelbildung und Kompressionsfrakturen.
Wichtig auch bei den weiteren diagnostischen Verfahren ist die Laboruntersuchung. Hier werden vor allem Blutwerte wie Kalzium, Phosphat, alkalische Phosphatase, Blutbild, Blutsenkung, Kreatinin und Leberwerte erfasst.
Abschließend ist noch die Knochenbiopsie zu erwähnen, bei der eine Knochenprobe aus dem Becken entnommen wird. Man erhält dadurch Informationen über die Trabekelverbindungen, den Knochenumbau und dessen Dynamik.
Therapie
Nach Abschluss der Diagnose sollte eine geeignete Therapie individuell zusammengestellt werden. Dies kann sowohl in Form von Medikamenten als auch in Form einer nicht-medikamentösen Therapie erfolgen. Zunächst steht eine frühzeitige und effektive Schmerztherapie an erster Stelle, um den Patienten zu aktivieren und eine chronische Schmerzentwicklung zu verhindern. An zweiter Stelle sollte eine Umstellung der Lebensweise mit entsprechender Diät und ausreichender Bewegung stehen. Des Weiteren erfolgt die Gabe von Kalzium und Vitamin D. Sie dienen der Prophylaxe und sind Basistherapeutika beim Knochenschwund. Patienten, die bereits Frakturen erlitten haben, bekommen Bisphosphonate, um eine adäquate Bruchheilung zu gewährleisten. Bisphosphonate lagern sich an die aktiven Resorptionsstellen der Knochenoberfläche an und hemmen die Osteoklasten. Bisphosphonate wie Alendronat oder Risedronat verhindern effektiv den weiteren Abbau der Knochenbälkchen und werden daher inzwischen auch vermehrt zur Prophylaxe eingesetzt. Bei bereits stattgehabten Frakturen konnte inzwischen nachgewiesen werden, dass sie bereits nach nur einem Jahr die Gefahr weiterer Knochenbrüche signifikant vermindern. Zur Behandlung der Osteoporose vom postmenopausalen Typ mit erhöhtem Mineralverlust sollte eine Hormontherapie in Form von Östrogen-/Gestagenpräparaten erfolgen. Calcitonin wird primär bei Osteoporose-bedingten Wirbelkörperfrakturen eingesetzt, da es vor allem schmerzlindernd wirkt. Es werden synthetisierte und Lachs- bzw. Aalcalcitonine gegeben, da sie die effektivere Wirkungsform darstellen. Sie hemmen den Knochenabbau, aktivieren die Osteoblasten und senken den Blutkalziumspiegel. Fluoride haben einen aufbauenden Effekt auf die Knochen. Sie erreichen vornehmlich einen Anstieg der Knochendichte. Die Gabe sollte aber immer zusammen mit Kalzium, Vitamin D und Bisphosphonaten erfolgen, da ohne diese die kortikale Dichte abnimmt.
Natürlich wird auch an neuen Therapieansätzen gearbeitet. So stellte Dr. Josef Penniger, ein Forscher von der Universität aus Toronto, Ende letzten Jahres in Wien den Wirkstoff Osteoprotegerin vor. Hierbei handelt es sich um einen körpereigenen Botenstoff, der die Aktivität der Osteoklasten hemmt. Versuche laufen derzeit noch.
Die nicht-medikamentöse Therapie liegt wie erwähnt vor allem in einer Ernährungsumstellung mit Vermeidung von phosphatreicher Kost, da diese die Kalziumaufnahme blockiert, und in der Zuführung besonders kalziumreicher Lebensmittel. Besonderes Gewicht wird auf körperliche Bewegung wie Gymnastik, Schwimmen, Wandern etc. gelegt. Alkohol und Nikotin sollten vermieden werden. Zum Aufbau der Rückenmuskulatur und Bauchmuskulatur sind krankengymnastische Übungen geeignet und anzuraten – nichts fördert den Knochenaufbau mehr als Bewegung und konsequentes Muskeltraining.
Wollen wir nun unser Schutzschild erhalten und dem „Knochenräuber“ Einhalt gebieten, können wir dies mit Bewegung und einer gezielten Ernährung ohne Anstrengung erreichen. Aber auch im fortgeschrittenen Stadium muss niemand verzweifeln. Mit einer gezielten Therapie kann viel ausgerichtet werden.
ORTHOpress 3 | 2001
Alle Beiträge dienen lediglich der Information und ersetzen keinesfalls die Inanspruchnahme eines Arztes*in. Falls nicht anders angegeben, spiegeln sie den Stand zur Zeit der Erstveröffentlichung wider. Die aktuelle Einschätzung des Sachverhalts kann durch Erfahrungszuwachs, allgemeinen Fortschritt und zwischenzeitlich gewonnene Erkenntnisse abweichen.