Inhaltsverzeichnis
Wie oft hat man Folgendes schon gesehen, egal ob im Fernsehen oder in der Realität: Der Arzt leuchtet mit einer Taschenlampe kurz in die Augen des Patienten oder klopft ihm mit einem Hämmerchen aufs Knie. Doch was genau bezweckt der Arzt eigentlich damit?
Ganz einfach, der Arzt testet das Vorhandensein eines bestimmten Reflexes. Unter einem Reflex im medizinischen Sinne versteht man die immer gleiche unwillkürliche Reaktion des Nervensystems auf einen bestimmten Reiz: Klopft der Arzt z. B. auf eine bestimmte Stelle am gebeugten Knie, streckt sich das Kniegelenk. Leuchtet der Arzt mit einer Taschenlampe ins Auge, sollten sich die Pupillen durch den Lichteinfall verengen. Für Menschen und Tiere sind Reflexe lebenswichtig. Sie erfolgen automatisch und stereotyp und ermöglichen uns eine schnelle Reaktion auf Veränderungen in unserer Umgebung. Verminderte, ausbleibende oder verstärkte Reflexe lassen Rückschlüsse auf verschiedene Störungen oder Erkrankungen zu und helfen so bei der Diagnostik. Man unterscheidet zwischen sogenannten Eigen- und Fremdreflexen.
Eigenreflexe
Als Eigenreflexe werden Reflexe bezeichnet, bei denen die Reflexantwort im selben Organ stattfindet, in dem der Reiz ausgelöst wurde. Nachdem der Reiz ausgelöst wurde, wird er über spezielle Nervenfasern in das Rückenmark geleitet und dort über nur eine Schaltstelle (monosynaptisch) auf ein sogenanntes Motoneuron übertragen. Motoneuronen steuern im weitesten Sinne die Skelettmuskulatur. Über die verschiedenen Eigenreflexe können die Ärzte unter anderem die einzelnen Rückenmarksnerven (Spinalnerven) und andere neurologische Funktionen überprüfen. Hier einige Beispiele:
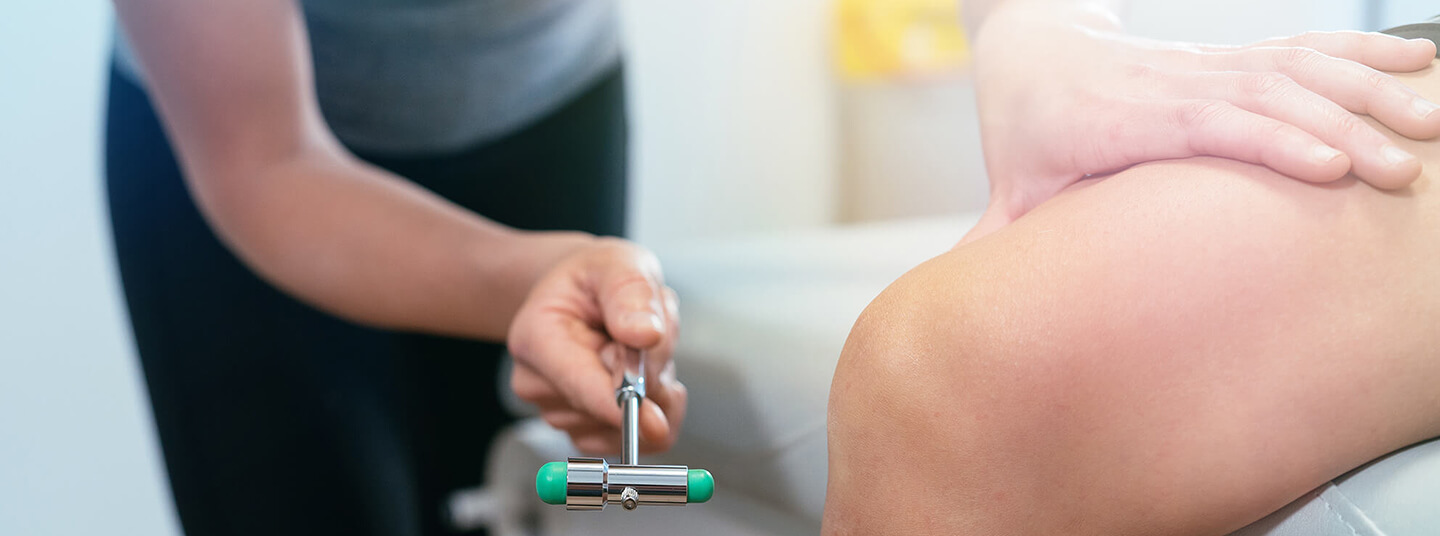
Patellarsehnenreflex
Der Patellarsehnenreflex wird über den Nervus femoralis (Oberschenkelnerv) vermittelt, ein peripherer Nerv aus dem Lendennervengeflecht. Der Reflex trägt unter anderem dazu bei, dass wir beim Gehen auf unebenen Böden, Aufspringen oder Treppensteigen das Gleichgewicht halten und nicht umfallen. Um den Reflex zu testen, sitzt der Patient mit hängenden oder übereinandergeschlagenen Beinen auf einer Liege. Der Arzt klopft mit einem Hammer auf die Patellarsehne unterhalb der Kniescheibe des frei hängenden Beines. Als Reflex sollte der Unterschenkel ein kleines Stück nach vorn schnellen, da das Kniegelenk durch eine Kontraktion des Quadrizeps (vierköpfiger Oberschenkelmuskel) gestreckt wird. Der Vorgang wird einige Male wiederholt und dann am anderen Bein getestet.
Hören Sie auch unseren Experten-Podcast zum Thema:
Klicken Sie auf den unteren Button, um den Inhalt von embed.podcasts.apple.com zu laden.
Ist der Patellarsehnenreflex vermindert oder erloschen, kann dies ein Hinweis auf eine sogenannte Neuropathie (Erkrankung des peripheren Nervensystems ohne traumatische Ursache, z. B. diabetische Polyneuropathie) sein oder auf eine Verletzung bzw. Einengung von Nerven im Bereich der Lendenwirbelsäule. Eine häufige Ursache ist beispielsweise ein Bandscheibenvorfall (im Bereich L3/L4), in seltenen Fällen kann auch ein Tumor den Nerv einengen. Einer deutlich gesteigerten Reflex-antwort liegt möglicherweise eine Schädigung der sogenannten Pyramidenbahn (Hirnschädigung) zugrunde.
Auch interessant:

Dank Elektrorollstuhl wieder mobil
Für Menschen mit eingeschränkter Gehfähigkeit ist ein Rollstuhl eine zuverlässige Mobilitätshilfe. Ist nur wenig Körperkraft vorhanden, eignet sich insbesondere ein elektrischer Rollstuhl, um sich selbstständig fortzubewegen. Mit dem passenden Modell sind der Einkauf im Supermarkt, der Besuch bei Freunden und sogar Reisen wieder möglich. Den richtigen E-Rollstuhl finden Auf dem Markt gibt es eine Vielzahl […]
Tibialis-posterior-Reflex
Der Tibialis-posterior-Reflex ist ein wichtiges diagnostisches Kriterium in Bezug auf einen Bandscheibenvorfall im Bereich L5. Der Musculus tibialis posterior, der hintere Schienbeinmuskel, steuert die Hebung des inneren Fußrandes. Um eine solche Hebung zu erreichen, schlägt der Arzt mit dem Reflexhämmerchen direkt unter den Innenknöchel. Bleibt der Reflex aus oder ist vermindert, deutet dies auf einen Bandscheibenvorfall im Bereich L5 hin. Allerdings sollte der Reflex immer an beiden Füßen getestet und verglichen werden, da er auch bei gesunden Personen nicht immer auslösbar ist.
Achillessehnenreflex
Die Achillessehne verbindet die Wadenmuskulatur mit der Ferse. Um den Achillessehnenreflex zu testen, liegt der Patient z. B. auf dem Bauch. Die Unterschenkel sollten dabei über den Rand der Untersuchungsliege hinausragen, die Füße zeigen nach unten. Der Arzt drückt den Fuß leicht in Richtung Schienbein und klopft mit einem Untersuchungshammer kurz auf die Achillessehne oberhalb der Ferse. Bei einem gesunden Patienten sollte sich dadurch der Fuß kurzzeitig wie bei einer Ballerina strecken. Bleibt die Reaktion aus, kann – abgesehen von einem Schaden an der Achillessehne selbst – eine periphere Nervenverletzung, z. B. durch einen Bandscheibenvorfall im oberen Kreuzbein (S1), die Ursache sein. Weitere Gründe für einen verminderten oder fehlenden Achillessehnenreflex sind Verletzungen des Rückenmarks oder eine Neuropathie. Ist der Reflex gesteigert, weist dies – ebenso wie ein gesteigerter Patellarsehnenreflex – auf eine Läsion der Pyramidenbahn (Hirnschädigung) hin.
Weitere Eigenreflexe an den oberen Extremitäten wie der Bizepssehnenreflex (C5/C6) oder der Fingerbeugereflex (C7/8) lassen Rückschlüsse auf mögliche Schäden an den Spinalnerven der Halswirbelsäule zu.
Kurz erklärt
Bei der Pyramidenbahn handelt es sich um ein Bündel aus motorischen Nervenfasern, das vom Gehirn zum Rückenmark läuft und unsere Bewegungen koordiniert. Zu Läsionen in diesem Gebiet kann es z. B. durch einen Schlaganfall oder verschiedene neurologische Erkrankungen wie Multiple Sklerose oder Amyotrophe Lateralsklerose kommen. Ist die Pyramidenbahn geschädigt, lassen sich die sogenannten Pyramidenbahnzeichen auslösen, bei denen die Muskeleigenreflexe wie der Patellarsehnenreflex oder der Achillessehnenreflex gesteigert sind. Weiterhin können pathologische Reflexe wie das Babinsky-Zeichen auftreten.
Fremdreflexe
Bei einem Fremdreflex sind Reizort und Erfolgsorgan verschieden. Der Reflex-
bogen, also die Kaskade, die durch den Reiz ausgelöst wird, verläuft über mehrere Synapsen (polysynaptisch). Man unterscheidet zwischen physiologischen (gesunden) und pathologischen (krankhaften) Fremdreflexen, die sich nur bei Patienten mit bestimmten Erkrankungen auslösen lassen. Zu den physiologischen Fremdreflexen zählen beispielsweise:
Pupillenreflex
Der Pupillenreflex schützt unser Auge vor zu viel Lichteinfall. Fällt Licht in unser Auge, so schließt sich die Regenbogenhaut (Iris) unseres Auges wie eine Blende und das Sehloch, die Pupille, wird kleiner. Ärzte testen den Pupillenreflex z. B. bei Unfallopfern, bei denen die Gefahr einer Hirnverletzung besteht, oder bei Verdacht auf einen Schlaganfall. Mit einer kleinen Taschenlampe leuchtet der Arzt für einen kurzen Moment in ein Auge des Patienten und prüft, ob sich dadurch in beiden Augen beide Pupillen gleichzeitig verengen (direkter und indirekter Pupillenreflex). Wenn bei der Pupillenkontrolle eine Pupillendifferenz (Anisokorie = unterschiedlich weite Pupillen) auffällt, müssen die Ärzte von einer Schädigung des Gehirns ausgehen, z. B. durch erhöhten Hirndruck auf einer Seite. Weitere Ursachen für eine träge oder fehlende Lichtreaktion können Schädigungen der Sehnerven sein. Des Weiteren können stark geweitete Pupillen auf den Missbrauch von Drogen (z. B. Kokain) und bestimmten Medikamenten (Amphetamine) oder auf eine Vergiftung (z. B. durch Stechapfel, Goldregen oder Eibe) hinweisen. Eine Vergiftung durch Muskarin (Gift bestimmter Pilze) oder die Einnahme von Morphium führen hingegen zu einer Pupillenverengung.
Lidschlussreflex
Der Lidschlussreflex dient dazu, das Auge vor Fremdkörpern zu schützen. Um diesen Reflex zu überprüfen, berührt der Arzt die Hornhaut des Auges des Patienten mit einem Fremdkörper (z. B. mit einem Wattestäbchen). Als Reflexantwort schließt sich das Augenlid. Bei einer Lähmung der Gesichtsnerven, z. B. aufgrund eines Schlaganfalls, funktioniert der Lidschlussreflex nicht mehr.
Würgereflex (Tracheal-Reflex)
Bei gesunden Menschen stellt sich der sogenannte Würgereflex ein, sobald der Arzt mit einem Spatel die hintere Wand des Rachens berührt. Dieser Reflex schützt die Atemwege vor Fremdkörpern wie Nahrung oder Flüssigkeiten. Des Weiteren wird er z. B. bei der Aufnahme extrem bitterer oder schlecht schmeckender Nahrung ausgelöst. Der Würgereflex zählt – ebenso wie der Lidschlussreflex – zu den Schutzreflexen. Bei einigen Menschen ist der Würgereflex verstärkt vorhanden. Dies kann mitunter psychische Ursachen haben. Bei Personen, die unter einer Ess-Brech-Sucht (Bulimie) leiden, kann der Reflex hingegen völlig aufgehoben sein.
Weitere Fremdreflexe sind der Bauchhautreflex, der Kremasterreflex beim Mann sowie der Analreflex.
Pathologische Reflexe
Als pathologische Reflexe werden Reflexe bezeichnet, die beim Gesunden nicht vorkommen. Am bekanntesten ist wahrscheinlich der sogenannte Babinski-Reflex. Dabei handelt es sich um einen Reflex, der durch das Bestreichen des seitlichen Fußrandes auftritt. Der große Zeh bewegt sich nach oben, während sich die anderen Zehen nach unten abspreizen. Kann der Arzt diesen Reflex bei einem Erwachsenen auslösen, weist das auf eine neurologische Erkrankung hin. Beim Gesunden ist der Reflex demnach nicht vorhanden. Eine Ausnahme bilden gesunde Säuglingen, bei denen der Reflex ebenfalls auslösbar ist. Er verschwindet jedoch innerhalb des ersten Lebensjahres.
Reflexe zur Feststellung des Hirntods
Reflexe gelten auch als wichtige Kriterien, um den Hirntod eines Menschen festzustellen. So bleiben bei hirntoten Patienten unter anderem der Pupillenreflex, der Würgereflex, der Lidschlussreflex und der sogenannte okulozephale Reflex aus. Bei komatösen bzw. bewusstlosen Patienten machen die Augen durch den okulozephalen Reflex eine langsame Gegenbewegung, wenn der Arzt den Kopf rasch zu einer Seite dreht. Ist der Patient dagegen hirntot, bleiben die Augen in ihrer Ausgangsposition.
Frühkindliche Reflexe
Frühkindliche Reflexe werden auch Neugeborenenreflexe genannt, da sie vielfach einige Wochen nach der Geburt wieder verschwinden. Sie helfen dem Kind dabei, die Geburt und die ersten Lebenswochen zu meistern, da sie der Nahrungsaufnahme und dem Schutz dienen. Zu den frühkindlichen Reflexen gehören unter anderem:
- Suchreflex
- Saugreflex
- Schluckreflex
- Palmarer Greifreflex (bei Berührung der Handinnenfläche schließt sich die Hand zur Faust)
- Plantarer Greifreflex (Bei Druck auf die Fußsohle greifen die Zehen)
- Moro-Reflex (überraschendes Zurückneigen des Säuglings / Lageveränderung und andere Reize wie Licht oder Geräusche führen zunächst zu einem Strecken der Arme, Abspreizen der Finger und Öffnen des Mundes, anschließend schließt sich der Mund, die Finger schließen sich zur Faust und die Arme werden wieder zusammengeführt)
- Schreitreflex
- Babinski-Reflex
Nach der Geburt verschwinden diese Reflexe im Zuge der Großhirnentwicklung nach und nach innerhalb des ersten Lebensjahres wieder. Ärzte und Hebammen testen bei den einzelnen Vorsorgeuntersuchungen, ob der jeweilige Reflex auslösbar ist oder nicht und überprüfen damit die geistige und körperliche Entwicklung des Kindes.
von Ulrike Pickert
aus ORTHOpress 4/17
Fragen und Antworten
Was gibt es alles für Reflexe?
Es wird zwischen Eigenreflexen und Fremdreflexen unterschieden. Weiterhin gibt es frühkindliche und pathologische Reflexe.
Was ist ein Reflex? Beispiel:
Der wohl bekannteste Reflex ist der sogenannte Patellarsehnenreflex, bei dem der Patient mit hängenden Beinen auf einer Liege sitzt und der Arzt mit einem kleinen Hammer auf die Patellarsehne unterhalb der Kniescheibe klopft. Beim Gesunden schnellt daraufhin der Unterschenkel ein Stück nach vorn, da das Kniegelenk gestreckt wird.
Warum haben wir Reflexe?
Reflexe sind für Menschen und Tiere lebenswichtig. Sie ermöglichen es dem Körper, automatisch auf bestimmte Veränderungen in unserer Umgebung zu reagieren.