Fünf Millionen Menschen in Deutschland — das sind sechs Prozent der Bevölkerung — leiden an einer Arthrose, der häufigsten Gelenkverschleißerkrankung. Da die degenerative Gelenkerkrankung mit dem Alter korreliert, ist in den nächsten Jahren — bei steigender Lebenserwartung — mit einer rapiden Zunahme zu rechnen: Experten schätzen, dass im Jahr 2010 bereits jeder Fünfte betroffen sein wird.
Fortgeschrittene Gelenkerkrankungen führen letztendlich immer zu einem schmerzhaften Funktionsverlust in den Gelenken. Welche modernen Behandlungsmethoden den Ärzten heute zur Verfügung stehen, erfuhr ORTHOpress von den beiden Hamburger Orthopäden Dr. Carsten Lütten und Dr. Johannes Holz, die neben der Tätigkeit in ihrer Gemeinschaftspraxis auch Leiter der orthopädischen Belegabteilung der Park-Klinik Manhagen und Mannschaftsärzte des FC St. Pauli sind.
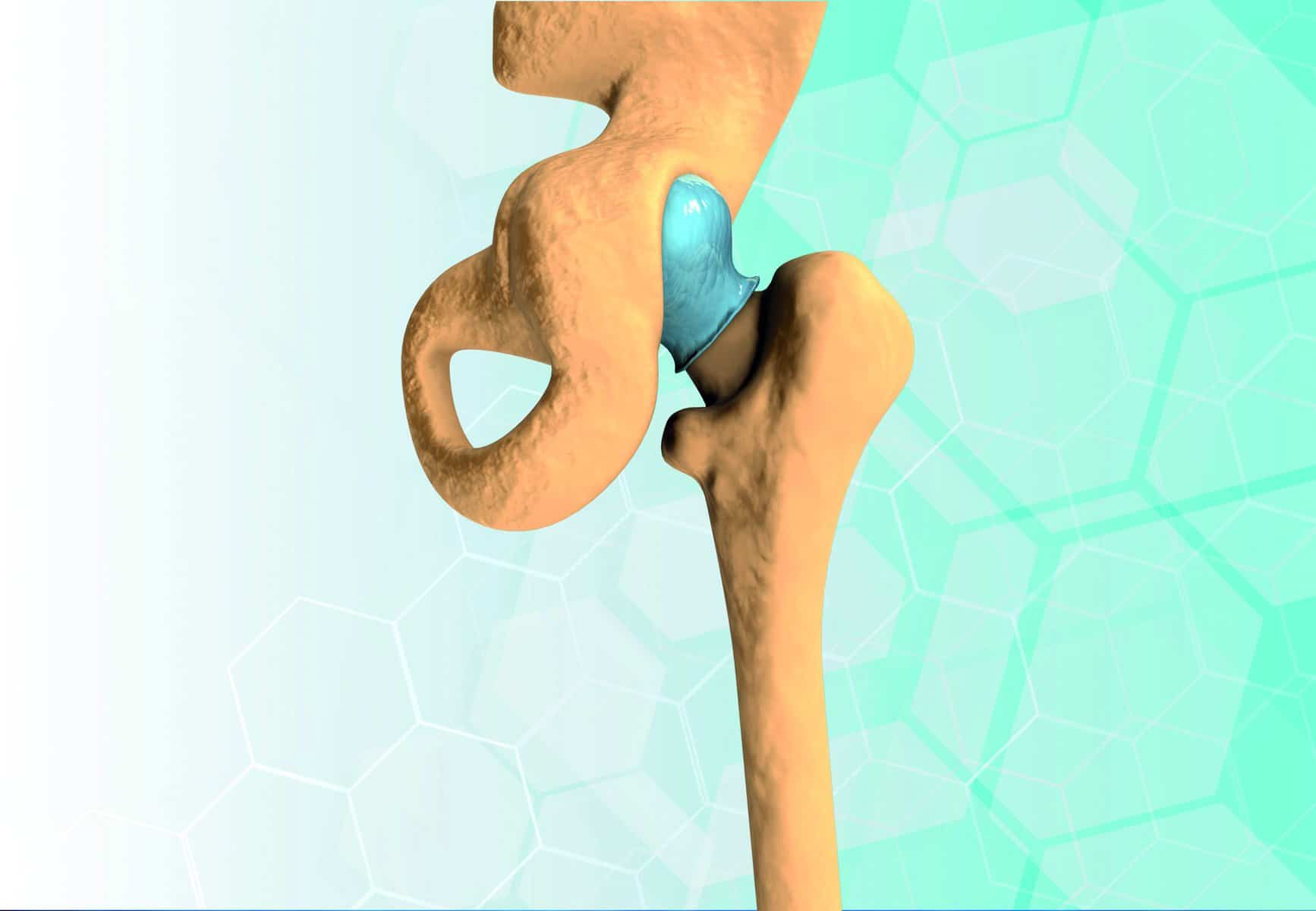
Am stärksten arthrosegefährdet sind Hüft- und Kniegelenke, da auf ihnen das gesamte Gewicht des Körpers lastet. Sie verleihen dem Bein einerseits Beweglichkeit und andererseits zugleich Stabilität. Das Hüftgelenk ist ein Kugelgelenk und ermöglicht Bewegungen in allen drei Achsrichtungen. Das Kniegelenk ist komplizierter aufgebaut und erlaubt Gleit-, Roll- und Drehbewegungen. Es kann bis zu 1,5 Tonnen an Gewicht kurzzeitig stützen und beugt und streckt sich im Laufe eines Lebens ein paar Millionen Mal. Da die verschiedenen Strukturen nicht grenzenlos belastbar sind, kommt es mit der Zeit zu einem Verschleiß der besonders belasteten Flächen.
Schadensbegrenzung ist das erste Therapieziel
Die Schädigung tritt zunächst am Knorpel auf. Unterschiedliche Faktoren können — oft auch schon frühzeitig — zu einem Knorpelschaden führen oder seine Entstehung begünstigen. Unfälle, Überlastungen, angeborene Fehlformen der Gelenke, Stoffwechselstörungen und vermutlich auch Ernährungsfehler, wie auch Übergewicht sind die wichtigsten Ursachen. Die Folgen der Arthrose sind den Betroffenen nur zu gut bekannt: Schmerzen im Gelenk bei Belastung oder in Ruhe, immer wieder auftretende Entzündungsschübe mit Verdickung des Gelenks sowie eine zunehmende Einsteifung reduzieren die Lebensqualität der Betroffenen erheblich.
Ziel der Erstbehandlung ist es, die Gelenkflächen zu erhalten bzw. die auftretenden Gelenkschäden in ihren Ausmaß zu begrenzen. Dr. Lütten: „In den vergangenen Jahren haben sich verschiedene arthroskopische Operationstechniken zur schonenden minimalinvasiven Behandlung von Gelenkschäden etabliert. Wir führen in der Park-Klinik pro Jahr über 1.600 arthroskopische Eingriffe an Knie-, Schulter-, Ellenbogen und Sprunggelenken durch. Dabei setzen wir auf neueste Therapieverfahren. So versuchen wir z.B. am Knie die Menisken durch resorbierbare Ankernahtsysteme weitestgehend zu erhalten. Oder wir sanieren den geschädigten Gelenkknorpel, in dem wir ein Knorpelzelltransplantat (ACT) aus körpereigenem Gewebe einpflanzen. Zusätzlich können wir zur Arthrosebehandlung neben den bereits seit Jahren bewährten Hyaluronsäureinjektionen neue biotechnologische Verfahren, wie den Knorpelschutzfaktor Interleukin-1-RA, einsetzen.“
Endoprothesen — heute in Technik und Material ausgereift
Dr. Holz ergänzt: „Sind medikamentöse, krankengymnastische oder minimalinvasive operative Verfahren ausgeschöpft und nehmen die Funktionseinbußen sowie die Gelenkschmerzen des Patienten weiter zu, sollte die Implantation einer Endoprothese (Kunstgelenk) erfolgen. Die Ziele, die wir mit der Implantation eines Kunstgelenkes heute anstreben, sind klar definiert: Nach einer Kunstgelenkversorgung sollte der Patient in der Regel schmerzfrei sein und sein neues Gelenk nahezu normal belasten können. Zusätzlich sollten die Materialien eine lange Haltbarkeit garantieren.“ Gute Belastungsfähigkeit, Langlebigkeit sowie Funktionalität werden in der modernen Endoprothetik durch drei Komponenten erreicht: Anatomisch angepasste Form, körperfreundliches Material und abriebarme Verschleißteile.
Dr. Lütten und Dr. Holz bevorzugen eine zementfreie Implantationstechnik. Dabei wird durch die besondere Oberflächenbeschaffenheit der einzubauenden Teile ein hohes Maß an Primärfestigkeit sowie eine dauerhafte knöcherne Stabilität gewährleistet. „Die von uns verwendeten Implantate verfügen über eine Oberfläche aus einer dreidimensionalen Gitternetzstruktur. In diese Struktur wächst der körpereigene Knochen so fest hinein, dass die im Knochen verankerten Prothesenteile, wenn keine Komplikation auftritt, nicht mehr ausgewechselt werden müssen“, so Dr.Holz. „Bei den Verschleißteilen der Prothese, also den Teilen, die miteinander in Kontakt stehen, werden verschleißarme Gleitpaarungen verwendet (z.B. aus Keramik), die nur noch einen minimalen Verschleiß aufweisen. Dieser liegt bei weniger als 0,01 mm im Jahr. Die Gleitpaarungen könnten aber auch — falls erforderlich — gewechselt werden, ohne dass die fest verankerten Prothesenteile entnommen werden müssen.“
Ziel beim Gelenkersatz: so wenig körpereigenes Gewebe wie möglich entfernen
Bei Zerstörung des Kniegelenks kann die Erneuerung der geschädigten Gelenkflächen durch einen künstlichen Gelenkersatz entweder als partieller Gelenkflächenersatz (Hemi-Schlitten) oder als kompletter Gelenkoberflächenersatz erfolgen. Hierbei handelt es sich um seit Jahren bewährte operative Verfahren, welche durch stetige technische Verbesserung heute eine nahezu normale Kniefunktion gewährleisten. Bei der Operation werden lediglich die zerstörten Gelenkflächen ersetzt, die Bandstrukturen bleiben weitgehend erhalten und ein rotierender (drehender) Gelenkmechanismus aus einem Spezialkunststoff ersetzt die Meniskusfunktion.
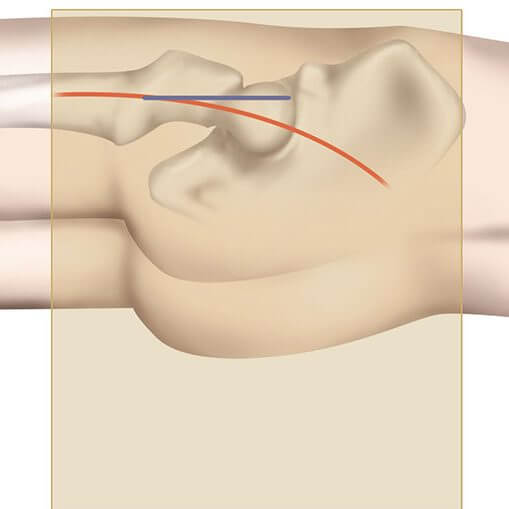
Ist das Hüftgelenk zerstört, wird in der Regel der Ersatz des kompletten Gelenks erforderlich. Anatomisch angepasste Implantate und der Verzicht auf Knochenzement reduzieren den erforderlichen Knochenverlust auf ein Minimum. Auch hier erlauben die modernen Endoprothesen eine nahezu normale Funktion. „Durch einen Schnitt seitlich an der Hüfte wird ein Zugang zum Gelenk geschaffen. Die verschlissene Gelenkpfanne und der Oberschenkelkopf werden entfernt und die Endoprothese eingebracht. Eine dreidimensionale, dem Knochengewebe nachempfundene Prothesenoberfläche ermöglicht eine dauerhafte knöcherne Einheilung. So erreichen wir, dass im Rahmen von Nachuntersuchungen unseres Prothesentyps nach 20 Jahren noch 88 Prozent der Prothesen fest im Knochen verankert sind“, erklärt Dr. Lütten. Sein Kollege fügt hinzu: „Neben den zementfrei anatomisch-adaptierten Vollprothesen verwenden wir auch eine moderne Schenkelhalsprothese, die so genannte CUT-Prothese (ESKA Implants), um die Knochenresektion lediglich auf den Hüftkopf zu beschränken. Dieser Prothesentyp eignet sich besonders für jüngere Patienten und imponiert zusätzlich durch die gewebeschonende Operationstechnik.“
Nachbehandlung gehört immer dazu
Die Eingriffe an der Hüfte wie auch am Kniegelenk dauern jeweils etwa 60 Minuten. Unmittelbar nach der Operation beginnt bereits die krankengymnastische Übungsbehandlung in der klinikeigenen Rehaabteilung. Unter Teilbelastung an Unterarmgehstützen dürfen die Patienten bereits am ersten Tag nach der Operation aufstehen.
Der stationäre Aufenthalt dauert ca. 21 Tage. Am Entlassungstag kann der Patient unter Vollbelastung an Unterarmgehstützen gehen. Die weitere Übungsbehandlung wird in der Regel ambulant in einer wohnortnahen, krankengymnastischen Praxis oder einem ambulanten Rehabilitationszentrum durchgeführt. Regelmäßige klinische Verlaufskontrollen nach drei, sechs und zwölf Monaten sowie anschließende Nachuntersuchungen im jährlichen Rhythmus gewährleisten eine lange Standzeit der implantierten Prothese — für die Patienten gewonnene Jahre.
aus ORTHOpress 03|2002
Alle Beiträge dienen lediglich der Information und ersetzen keinesfalls die Inanspruchnahme eines Arztes*in. Falls nicht anders angegeben, spiegeln sie den Stand zur Zeit der Erstveröffentlichung wider. Die aktuelle Einschätzung des Sachverhalts kann durch Erfahrungszuwachs, allgemeinen Fortschritt und zwischenzeitlich gewonnene Erkenntnisse abweichen.