Inhaltsverzeichnis
- Herr Dr. Erlewein, „Riss der Rotatorenmanschette“, das klingt nach einer ziemlich gewaltsamen und schmerzhaften Erkrankung, bei der man sich kaum noch „am Riemen reißen“ kann?
- Welche Funktion hat die Rotatorenmanschette eigentlich in der Schulter?
- Wie macht sich das bemerkbar?
- Auf welche Weise stellt der Arzt eine solche Ruptur fest?
- Wie geht es dann weiter?
- Wie sieht eine solche Operation aus?
- Wie wird das operierte Gelenk nachbehandelt?
- Wie schätzen Sie die Behandlungsaussichten insgesamt ein?
Die Ruptur der Rotatorenmanschette und ihre Behandlung
Im letzten Teil unserer Schulter-Sprechstunde mit Dr. Michael Erlewein wurde die instabile Schulter vorgestellt. Heute gibt der Ärztliche Direktor und Leiter der Abteilung für Schulterchirurgie der Atlasklinik Stuttgart Auskunft zu einer weiteren typischen Erkrankung des Schultergelenkes: dem sog. Riss der Rotatorenmanschette.
Herr Dr. Erlewein, „Riss der Rotatorenmanschette“, das klingt nach einer ziemlich gewaltsamen und schmerzhaften Erkrankung, bei der man sich kaum noch „am Riemen reißen“ kann?
In der Tat handelt es sich dabei nicht um ein reines Überlastungsphänomen. Rupturen der Rotatorenmanschette entstehen in der Regel bei entsprechenden Unfallmechanismen. Und je jünger der Patient ist, desto größer muss die Energie der plötzlichen Krafteinwirkung von außen sein, um die Manschette anzureißen oder sogar abzureißen. Bei degenerativ veränderten Manschetten bzw. Sehnen reicht jedoch ein deutlich geringerer Energieaufwand. Eine Alltagsbelastung, z.B. das Herausheben eines Koffers aus dem Gepäcknetz, ist dann gegebenenfalls ausreichend, die Sehne derart zu schädigen, dass sie schließlich einreißt. Bei erheblichem Verschleiß und chronischer Schädigung kann es sogar zur sog. Spontanruptur kommen. Im Fall eines bestehenden Vorschadens, der sich akut verschlechtert, verschlimmern sich dann natürlich auch die Beschwerden des Patienten deutlich.
Welche Funktion hat die Rotatorenmanschette eigentlich in der Schulter?
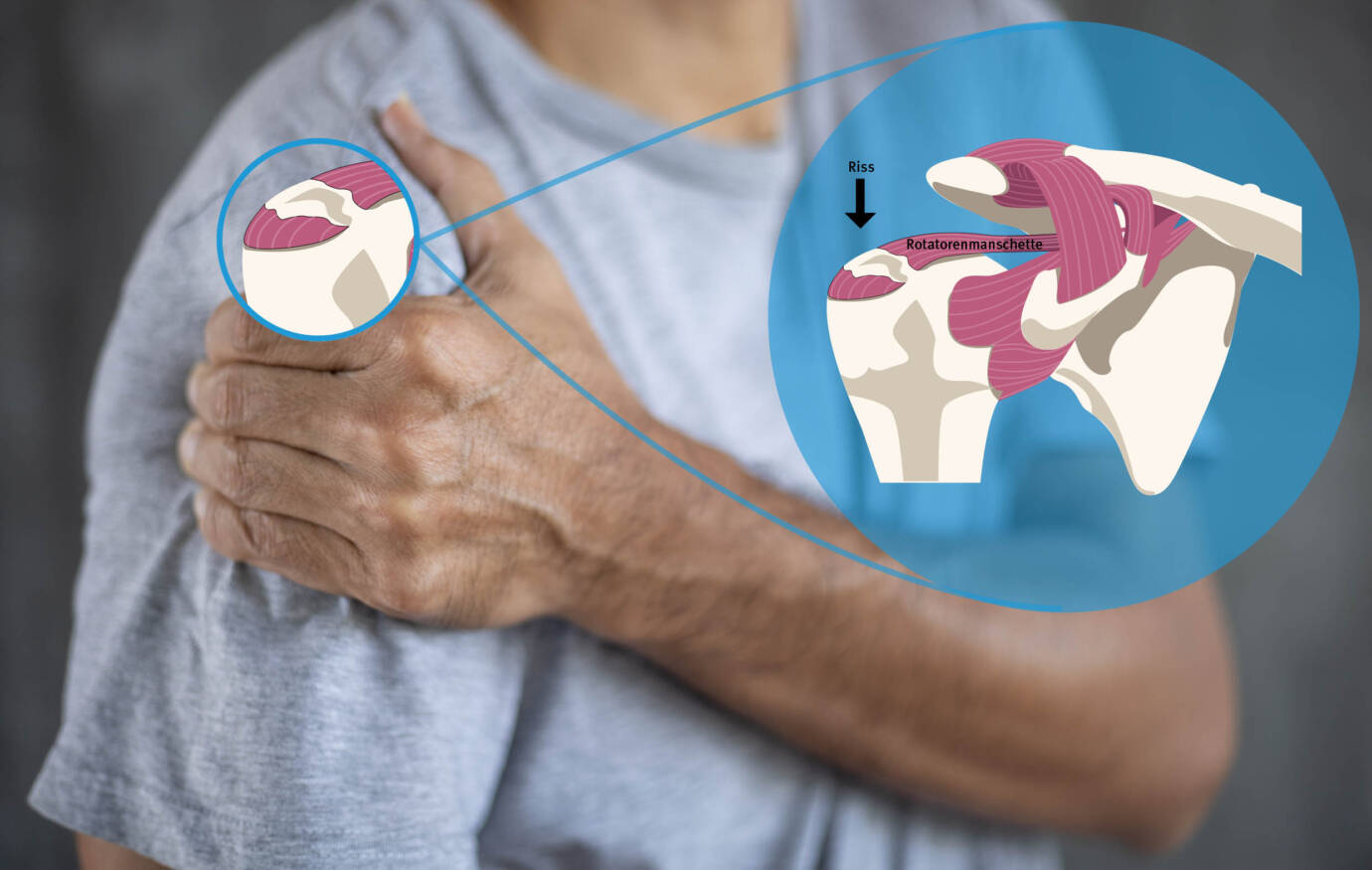
Als Rotatorenmanschette bezeichnet man die Sehnenplatte, d.h. die Gelenkkapsel des Schultergelenkes, welche aus den vier sog. Rotatoren gebildet wird. Diese Rotatoren bewegen und drehen den Oberarm im Schultergelenk, sorgen also für seine Rotation und stabilisieren darüber hinaus das Schultergelenk. Bei Ruptur sind aber in der Regel nicht alle Manschettenanteile, sondern hauptsächlich ist die Sehne am Schulterdach, die sog. Supraspinatussehne, betroffen.
Wie macht sich das bemerkbar?
Primär – wie gesagt – in Form von Schmerzen. Dies vor allen Dingen, wenn die geschädigten Anteile der Rotatorenmanschette belastet werden, bei Tätigkeiten über die Horizontale, also bei allen Bewegungen des Armes nach oben. Der Abriss bzw. Teilabriss der Supraspinatussehne führt dazu, dass der Arm zwar passiv und mit entsprechenden Schmerzen, nicht aber aktiv über ca. 60 Grad seitwärts angehoben werden kann. Dies ist selbst dann nicht möglich, wenn eine Schmerzausschaltung vorher erfolgte. Das liegt schlicht daran, dass der Kraftimpuls, der vom sich anspannenden Muskel ausgeht, ohne Sehne nicht auf das Gelenk übertragen werden kann.
Auf welche Weise stellt der Arzt eine solche Ruptur fest?
Zu Anfang stehen die Anamnese-Erhebung sowie eine klinische Untersuchung, insbesondere standardisierte Untersuchungsverfahren, bei denen spezielle Provokationstests der einzelnen Sehnenabschnitte vorgenommen werden. Eine Kraftabschwächung etwa kann dabei als relativ eindeutiges Indiz für eine höhergradige Schädigung gelten. Daran schließt sich die gezielte Diagnostik an, sprich: die apparativen Untersuchungen, hier bildgebende Verfahren wie Ultraschall zur Sehnendarstellung oder Kernspintomographie.
Hat sich der Verdacht eines bestehenden Risses der Rotatorenmanschette erhärtet – wie wird dann weiter verfahren?
Der Versuch, den Rotatorenmanschettenabriss konservativ zu behandeln, schlägt meistens fehl. Lediglich kleine Risse können sich gegebenenfalls spontan verschließen. Die jeweiligen Maßnahmen der konservativen Therapie beschränken sich auf die Symptombehandlung. Zur Schmerzreduktion werden hier u.a. eingesetzt: Kältebehandlung, Salbenbehandlung, antiphlogistische Maßnahmen in Tablettenform oder auch als Injektion, physikalische Maßnahmen wie Elektrotherapie und Krankengymnastik.
Wie geht es dann weiter?
Grundsätzlich und allen therapeutischen Maßnahmen vorausliegend, gilt es aber immer auch die subjektiven Lebensbedingungen und das Anspruchsdenken des Patienten zu ermitteln. Erst auf dieser Basis stellt sich der behandelnde Arzt bzw. Operateur die Frage: Was ist machbar und was ist sinnvoll? Das bedeutet insgesamt: Die Behandlungsstrategien orientieren sich an den Beschwerden des Patienten und an seinen Lebensgewohnheiten. Vor allem beim jungen Patienten – nach einer traumatisch bedingten kompletten Ruptur der Rotatorenmanschette – liegt eine operative Behandlung in Form einer Rekonstruktion der Sehne nahe: Weil von einem guten Sehnengewebe ohne Verschleißerscheinungen auszugehen ist und damit eine hohe Wahrscheinlichkeit besteht, dass sich eine schmerzfrei belastbare Schulter hier auf operativem Wege dauerhaft wiederherstellen lässt. Aber auch ältere Menschen haben einen berechtigten Anspruch auf eine schmerzfreie und funktionstüchtige Schulter.
Wie sieht eine solche Operation aus?
Viele Risse lassen sich heute rein arthroskopisch und daher in der Regel ambulant versorgen. Über kleine Hautöffnungen wird – unter Videokamerasicht – die abgerissene Sehne an ihrem Ursprungsort wieder angeheftet. Zur Rekonstruktion werden die abgerissenen Sehnenenden am Knochen reinseriert, d.h. wieder fixiert. Dazu wird eine kleine Knochenrinne gefräst, in welche die Rotatorenmanschette mit Hilfe winziger, mit Fäden versehener Titananker hineingezogen wird, so dass die Sehne an den Knochen anwachsen kann. Bei größeren Abrissen gelingt diese Technik nicht in jedem Fall. Dann wird im Rahmen der sog. „Mini-open-Technik“ ein erweiterter Zugang von etwa 3 bis 4 cm Länge durch die Haut geschaffen und die Manschette auf diese Weise versorgt – auch hier mittels Titanfadenanker oder Anker aus resorbierbarem Material. Dies aber, nach vorheriger Patientenaufklärung, in der gleichen Operationssitzung, wobei weite Teile des zwar „offenen“, dabei aber maximal schonenden Eingriffs arthroskopisch vorbereitet werden. Deshalb kommt dieses Operationsverfahren auch für ältere Patienten in Frage.
Nur in den seltensten Fällen (unter 1%) ist auf Grund einer lang bestehenden Massenruptur eine Rekonstruktion nicht mehr möglich. Aber auch hier gibt es verschiedene operative Möglichkeiten, vor allem die ständigen Schmerzen zu vermindern oder zu beseitigen.
Wie wird das operierte Gelenk nachbehandelt?
Das Operationsergebnis wird entscheidend von der Nachbehandlung mit bestimmt. Damit die Sehne am Knochen festheilen kann, benötigt sie zunächst eine gewisse Schonung. Die Schulter wird daher während ca. vier Wochen mittels Armschlinge in der Beweglichkeit eingeschränkt. Um aber die Schulterbeweglichkeit zu erhalten, setzt zugleich frühzeitig ein passives Beüben des Patienten ein, durch geführte Bewegungen des Physiotherapeuten, welche die angewebten Sehnen nicht belasten. Die aktiven krankengymnastischen Übungen beginnen erst nach ca. 2–4 Wochen, mit einem entsprechenden Belastungsaufbau, angefangen beim selbstständigen Abspreizen des Armes ohne und dann schließlich mit Gewichtswiderständen. Nach etwa 8 bis 10 Wochen, wenn ca. 80–90% der aktiven Beweglichkeit erreicht werden, kann eine intensivere Rehabilitation mit Hilfe von Krafttraining stattfinden.
Wie schätzen Sie die Behandlungsaussichten insgesamt ein?
Man muss klar sagen: Es handelt sich um eine ernsthafte Verletzung. Ziel ist es, dass wir einen Zustand erreichen, der dem natürlichen möglichst nahe kommt. Bereits auf Grund der unterschiedlichen Schwere der Ruptur und des Zustandes, in dem sich das ursprüngliche „Sehnenmaterial“ befindet, ergeben sich unterschiedliche Prognosen. Bei geeigneter Indikation aber wird es mittels der modernen Operationstechnik möglich, die Gelenkanatomie, d.h. die vollständige Funktion des Muskels der abgerissenen Sehne wiederherzustellen und damit der Entstehung einer Schultergelenksarthrose vorzubeugen.
Herr Dr. Erlewein, vielen Dank für das Gespräch!
Ein Archivbeitrag* aus ORTHOpress 4 | 2000
*Archivbeiträge spiegeln den Stand zur Zeit der Erstveröffentlichung wieder. Die aktuelle Einschätzung des Sachverhalts kann durch Erfahrungszuwachs, allgemeinen Fortschritt und zwischenzeitlich gewonnene Erkenntnisse abweichen.