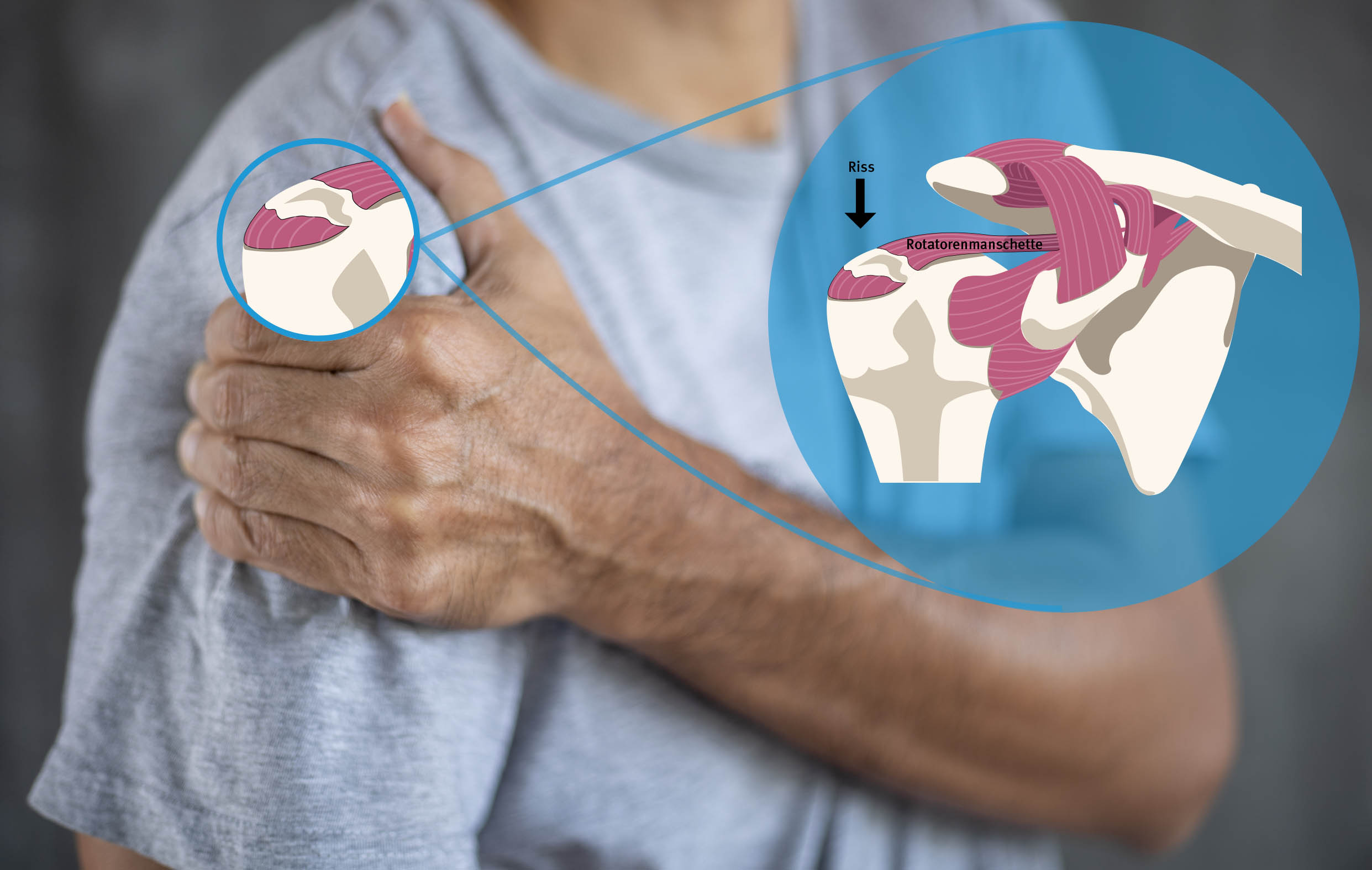
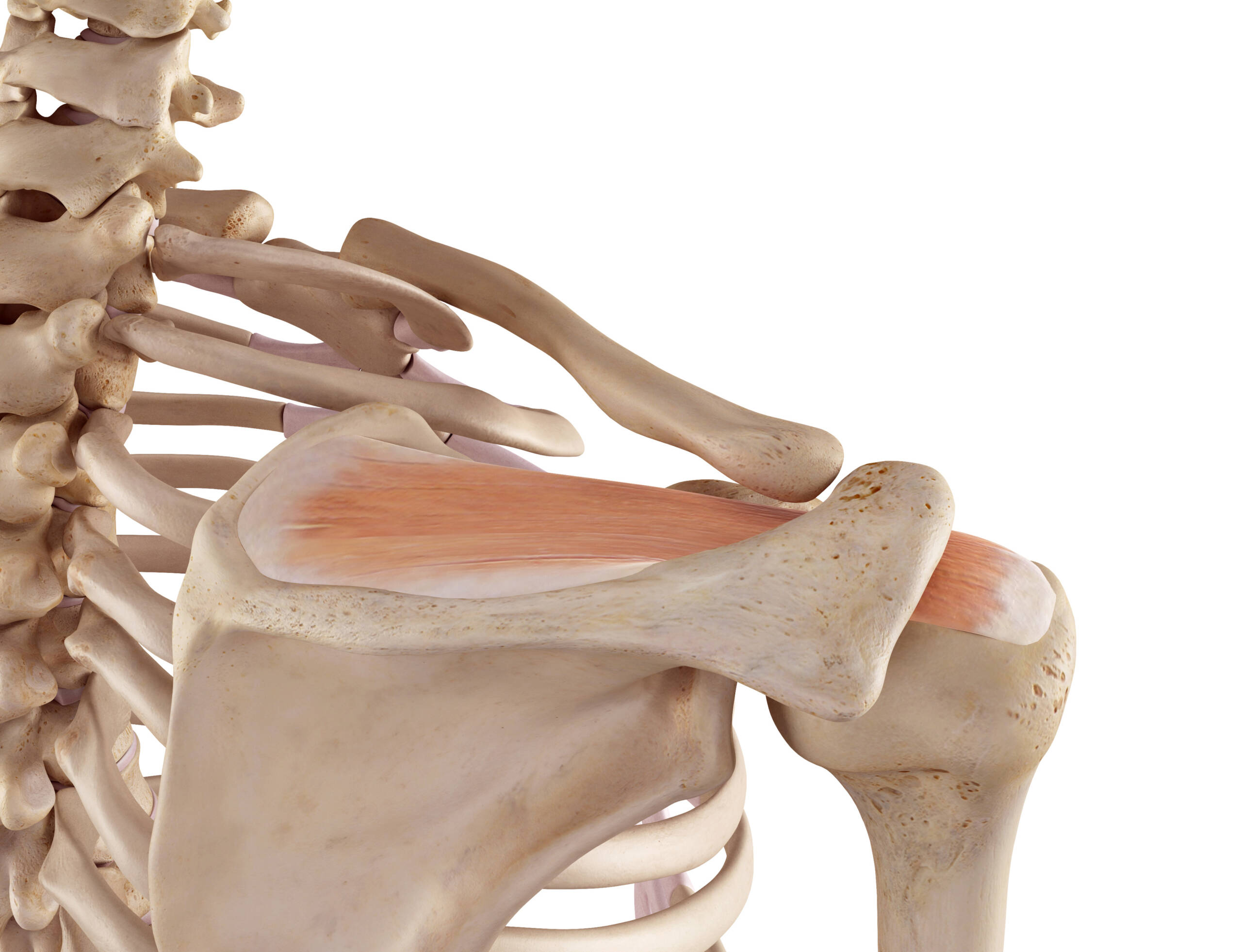
Die Ruptur der Rotatorenmanschette
Der Abriss der Achillessehne stellt für viele Sportler ein sehr eindrückliches Erlebnis dar, ist er doch oft mit einem hörbaren, deutlichen Knall verbunden. Nicht ganz so beeindruckend verläuft in der Regel die Ruptur der Rotatorenmanschette in der Schulter, die meist bei Patienten über 40 Jahren auftritt. Manchmal ist sie zwar auch Folge eines Unfalls, häufiger liegen aber verschleißbedingte Veränderungen in der Sehnenstruktur vor, so dass viele Betroffene kein besonders dramatisches Ereignis als Auslöser angeben können. ORTHOpress sprach mit dem Orthopäden Dr. Michael Lehmann vom Athletikum in Hofheim über diese gar nicht so seltene Erkrankung.
Herr Dr. Lehmann, Rotatorenmanschette klingt eher nach einem Flugzeugteil als nach einem Körperorgan. Worum dreht es sich da genau?
Bei der Rotatorenmanschette handelt es sich um eine Gruppe von vier Muskeln bzw. deren Sehen, die vom Schulterblatt her zum Oberarm ziehen und dabei eine Art Kappe um den Oberarmkopf bilden. Dadurch halten sie einerseits den Oberarmkopf in der Gelenkpfanne, andererseits haben sie aber auch eine wesentliche Funktion bei der Drehung im Schultergelenk, daher auch der Name. Vor allem bei Überkopfbewegungen ist diese Rotatorenmanschette starken Belastungen ausgesetzt, zumal wenn sich – was nicht selten vorkommt – eine knöcherne Einengung im Gelenkbereich gebildet hat, in der die Sehen bei jeder Bewegung scheuern.
So ein Sehnenabriss ist doch sicherlich immer ein dramatisches Ereignis?
Bei jüngeren Menschen ist zum Ab- oder Einriss der Rotatorenmanschette in der Regel ein Unfall mit einer entsprechenden plötzlichen Krafteinwirkung von außen erforderlich. Bei degenerativ vorgeschädigten Sehnen reicht dazu jedoch ein deutlich geringerer Energieaufwand. Eine Alltagsbelastung wie z.B. das Herausheben eines Koffers aus dem Gepäcknetz ist dann unter Umständen schon ausreichend, die Sehne derart zu schädigen, dass sie schließlich reißt. Bei einem erheblichen Verschleiß und einer chronischen Schädigung kann es sogar zu einer so genannten Spontanruptur kommen. Kommt es zu einer Ruptur, reißt zunächst die Supraspinatussehne. Ein isolierter Riss dieser Sehne ist noch kompensierbar. Problematisch wird es, wenn sich der Rotatorenmanschettenriss vergrößert und schließlich mehr als eine Sehne betrifft.
Wie macht sich der Sehnenabriss denn normalerweise bemerkbar?
Der Abriss von mindestens zwei Sehnen führt dazu, dass ein deutlicher Kraftverlust beim Heben des Armes bzw. in der Überkopfposition gespürt wird. Sehr häufig macht insbesondere die vor der Supraspinatussehne frei laufende lange Bicepssehne erhebliche Probleme, was oft übersehen wird und dann konservativ nicht mehr ausreichend behandelt werden kann.
Wie diagnostizieren Sie die Ruptur?
Wie immer steht am Anfang die Erhebung der Krankengeschichte, die eventuell schon erste diagnostische Hinweise gibt. Daran schließen sich die klinische Untersuchung und besondere standardisierte Untersuchungsverfahren an, bei denen spezielle Provokationstests einzelner Sehnenabschnitte durchgeführt werden. Anschließend erfolgt dann eine gezielte apparative Diagnostik, meist mittels Ultraschall oder auch Kernspintomographie zur Darstellung der Sehen.
Hat sich der Verdacht eines bestehenden Risses der Rotatorenmanschette erhärtet – wie wird dann weiter verfahren?
Grundsätzlich kann man sagen, dass es gerade bei Veränderungen an der Rotatorenmanschette auf die individuellen, subjektiven Lebensbedingungen und die Ansprüche der Patienten ankommt. Im Gespräch mit den Patienten wird entschieden: Was ist machbar und was ist sinnvoll? Das bedeutet, dass sich die Behandlungsstrategien an den Beschwerden der Patienten und ihren Lebensgewohnheiten orientieren müssen.
Der Versuch, den isolierten Abriss der Supraspinatussehne konservativ zu behandeln, zeigt nicht selten Erfolge. Kleine Risse sind biomechanisch kompensierbar, können sich allerdings nicht verschließen. Es besteht mittel- bis langfristig die Gefahr einer Rissvergrößerung, welche dann schließlich zu Beschwerden führt. Konservativ erfolgreich sind häufig entzündungshemmende Injektionen unter das Schulterdach bzw. in das eigentliche Schultergelenk, physikalische Maßnahmen wie Elektrotherapie und Krankengymnastik sowie antiphlogistische (entzündungshemmende) Medikamente.
Führt die konservative Therapie nicht zu den gewünschten Erfolgen, oder bei Menschen, bei denen ein Unfall zu einer Ruptur der Rotatorenmanschette geführt hat, ist die operative Rekonstruktion der Sehne angezeigt.
Wie erfolgt die Operation?
Häufig ist ein arthroskopischer Eingriff ausreichend. Über einen kleinen Hautschnitt wird unter Kamerasicht die ausgerissene Sehne aufgesucht und dargestellt. Zur Rekonstruktion werden die abgerissenen Sehnenenden mit Fäden aufgefädelt und wieder am Knochen fixiert. Diese Insertionsstelle am Knochen wurde vorher mit einer feinen Fräse etwas angefrischt und so optimale Einwachsbedingungen geschaffen.
Bei größeren Abrissen gelingt diese Schlüssellochtechnik aber nicht immer. Dann wird im Rahmen einer so genannten „Mini-open-Technik“ ein erweiterter Zugang von etwa drei bis vier cm Länge geschaffen und auf diese Weise der Defekt versorgt. Auf jeden Fall werden vor der Operation die in Frage kommenden Möglichkeiten ausführlich mit den Patienten besprochen, damit die notwendigen Maßnahmen in der gleichen Operationssitzung vorgenommen werden können. Da auch bei diesem erweiterten Verfahren wesentliche Teile der Operation durch die Gelenkspiegelung vorbereitet werden können, handelt es sich auch hier um einen zwar offenen aber doch weitgehend schonenden Eingriff, der auch für ältere Patienten in Frage kommt.
Nur in seltenen Fällen (unter 1 Prozent) ist auf Grund einer lange bestehenden Massenruptur eine Rekonstruktion nicht mehr möglich. Aber auch hier gibt es verschiedene operative Möglichkeiten, vor allem die ständigen Schmerzen zu vermindern oder zu beseitigen.
Mit der Operation ist die Behandlung doch sicher noch nicht abgeschlossen. Wie muss die Schulter nachbehandelt werden?
In der Tat ist die konsequente Nachbehandlung entscheidend für den Operationserfolg. Damit die Sehne am Knochen festwachsen kann, darf sie nicht aktiv belastet werden. Die Schulter wird allerdings ab dem ersten Tag nach der Operation frühfunktionell, das heißt passiv, im Rahmen der Physiotherapie behandelt. Wichtig ist, dass die Schulter nicht fixiert und ruhiggestellt wird, damit es zu keinen Verklebungen zwischen den Gewebeschichten kommen kann. Die aktiven krankengymnastischen Übungen beginnen – je nachdem – nach zwei bis vier Wochen mit einem angepassten Bewegungsaufbau. Nach acht bis zehn Wochen, wenn etwa 80 bis 90 Prozent der aktiven Beweglichkeit erreicht sind, kann eine intensivere Rehabilitation mit Hilfe von Krafttraining stattfinden.
Wie beurteilen Sie die Behandlungsaussichten?
Die Ruptur der Rotatorenmanschette ist eine ernsthafte Verletzung, die allerdings in ganz unterschiedlichen Schweregraden auftreten kann. Ziel der therapeutischen Bemühungen ist es, einen Zustand zu erreichen, der dem natürlichen möglichst nahe kommt. Allerdings ergeben sich auf Grund des Ausmaß der Ruptur und des unterschiedlichen Zustandes, in dem sich die Sehen befinden – ob mit oder ohne Verschleiß bedingte Veränderungen – unterschiedliche Prognosen. Ziel des Teamworks von operativer und physiotherapeutischer Behandlung ist die Reduktion der häufig erheblichen Schmerzen bis zur kompletten Schmerzfreiheit sowie die Wiederherstellung der Kraft für überkopfbelastete Arbeiten. Da auch das ältere Patientenklientel zunehmend biologisch jung bleibt und bis ins hohe Alter sportlich aktiv ist, können wir in der Tat bis ins höhere Alter diese schwerwiegende Verletzung erfolgreich rekonstruktiv oder schmerzbeeinflussend behandeln. Die häufig immens eingeschränkte Lebensqualität sollte auch im höheren Alter nicht noch weiter leiden müssen.
Herr Dr. Lehmann, vielen Dank für das Gespräch!
aus ORTHOpress 2 | 2002
Alle Beiträge dienen lediglich der Information und ersetzen keinesfalls die Inanspruchnahme eines Arztes*in. Falls nicht anders angegeben, spiegeln sie den Stand zur Zeit der Erstveröffentlichung wider. Die aktuelle Einschätzung des Sachverhalts kann durch Erfahrungszuwachs, allgemeinen Fortschritt und zwischenzeitlich gewonnene Erkenntnisse abweichen.