Inhaltsverzeichnis
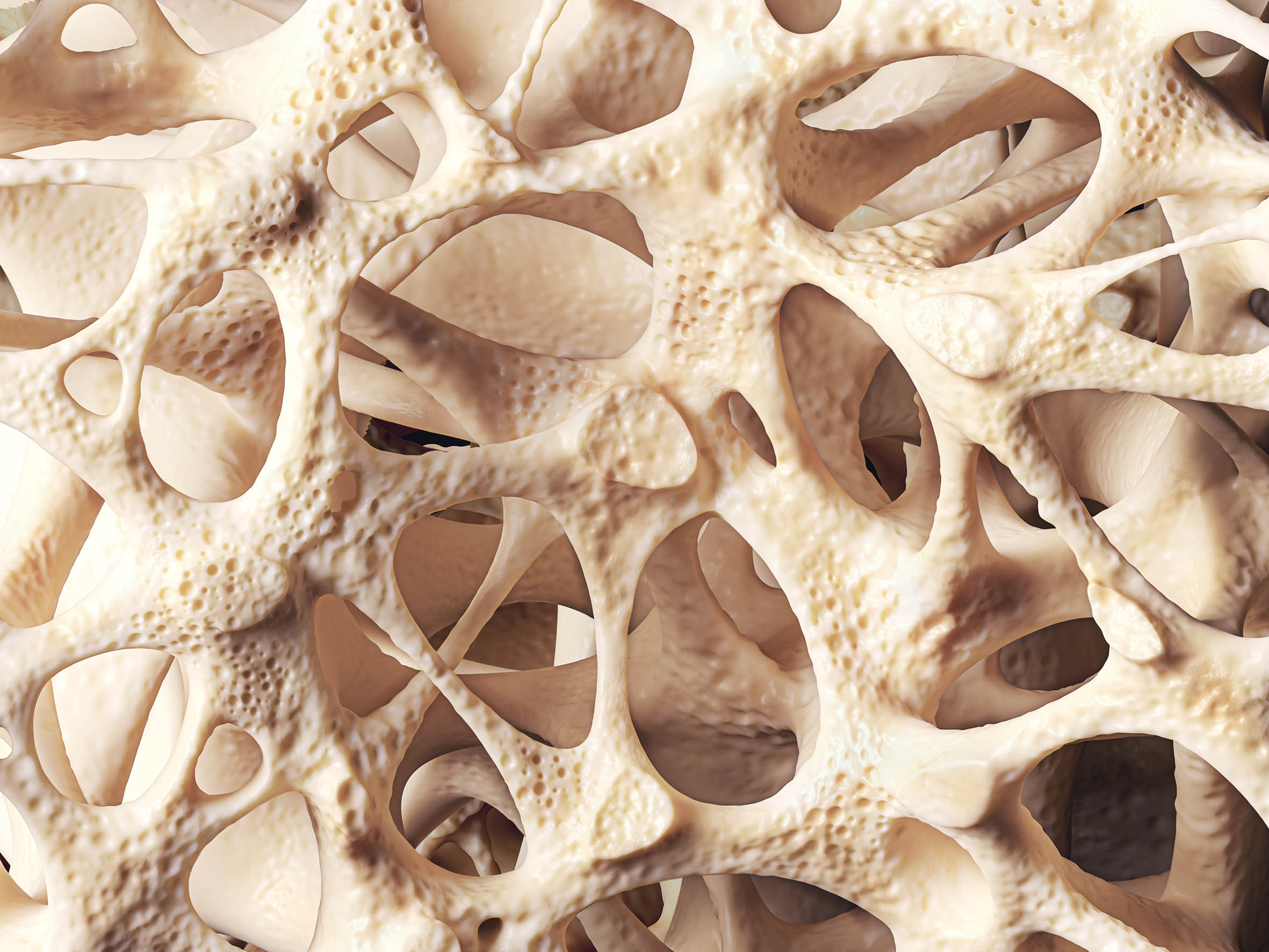
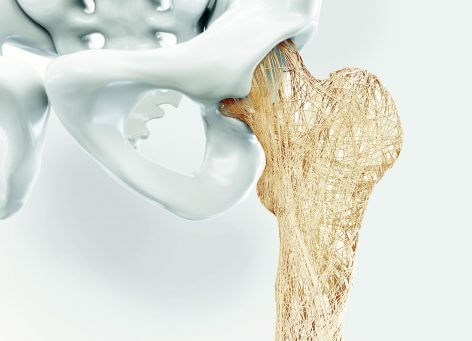
Osteoporose (Knochenschwund) ist eine schleichende, teilweise auch schmerzhafte Erkrankung, die am Anfang oft kaum wahrgenommen wird, jedoch mit der Zeit zu einer großen Belastung für die Betroffenen werden kann. Der Grund dafür liegt darin, dass die Knochendichte mit fortschreitendem Alter abnimmt. Deshalb werden die Knochen porös und anfälliger für Brüche. In Deutschland leiden unter dieser Krankheit Millionen Menschen, in der Mehrheit Frauen.
Ab dem 30. Lebensjahr verlieren wir jedes Jahr etwa ein Prozent an Knochenmasse. Eine gesundheitliche Gefährdung entsteht jedoch erst dann, wenn dieser Verlust das altersübliche Maß übersteigt und sich die Mikroarchitektur des Knochengewebes verschlechtert. Man unterscheidet zwischen einer primären Osteoporose, die ein eigenständiges Krankheitsbild darstellt, und einer sekundären Osteoporose, welche die Folge einer anderen Erkrankung wie z. B. einer Schilddrüsenüberfunktion ist. Laut Definition des Dachverbandes Osteologie aus dem Jahre 2014 ist die Osteoporose „eine systemische Skeletterkrankung, die durch eine niedrige Knochenmasse und eine mikroarchitektonische Verschlechterung des Knochengewebes charakterisiert ist, mit einem konsekutiven Anstieg der Knochenfragilität und der Neigung zu Frakturen. Sind bereits Frakturen als Folge der Osteoporose aufgetreten, liegt eine manifeste Osteoporose vor.“
Oft vergehen Jahre, bis die Erkrankung akut wird
Bis es zu einer solchen Manifestation kommt, können Jahre vergehen. Denn eine Osteoporose entwickelt sich schleichend und ist im Anfangsstadium oft nur schwer zu erkennen. Manchmal leiden die Betroffenen eine Zeit lang unter unklaren Schmerzen, z. B. in den Knien, oder Schwächegefühlen im Rücken, ohne dass eine Erklärung dafür gefunden werden könnte. Ist der Knochenschwund weiter fortgeschritten, genügt oft ein scheinbar nichtiger Anlass wie ein Abstützen mit der Hand oder ein kräftiger Hustenstoß, damit es zu einem Knochenbruch kommt. Zu den am häufigsten betroffenen Organen gehören die Wirbel. Wenn ein beginnender Wirbelkörperbruch vorliegt, so ist dieser auf einem normalen Röntgenbild meist nicht sichtbar und lässt sich nur mithilfe einer Magnetresonanztomografie feststellen. Charakteristischerweise treten an den Wirbeln sogenannte Sinterungsbrüche auf. Dabei sacken ein oder mehrere Wirbelkörper in sich zusammen, verformen sich keil- oder wannenartig und verlieren an Höhe. Die Folge besteht darin, dass sich die Wirbelzone in der Bruchzone nach vorne krümmt und sich verkürzt. Dadurch verliert der Betroffene an Größe und ein Rundrücken – bei Frauen auch als Witwenbuckel bezeichnet – entsteht. Zugleich wird der Abstand zwischen Becken und Rippen kleiner und der Bauch wölbt sich immer mehr nach vorne. Zu den negativen Folgeerscheinungen gehören Kurzatmigkeit und Sodbrennen. Eine weitere, besonders bei älteren Menschen gefürchtete Folge der Osteoporose ist der Oberschenkelhalsbruch. Diese Verletzung kann nicht nur eine längere Bettlägerigkeit zur Folge haben, sondern führt darüber hinaus häufig zu einer Lungenentzündung mit tödlicher Folge. Jeder Knochenbruch lässt die Gefahr ansteigen, dass weitere Frakturen entstehen. Denn die Patienten werden zunehmend unsicherer, weil sie Angst haben, erneut zu stürzen. Da häufig auch Muskel- und Sehkraft sowie der Gleichgewichtssinn nachlassen, wird die Gefahr zu stürzen und sich weitere Knochenbrüche zuzuziehen, weiter erhöht. Somit entsteht ein regelrechter Teufelskreis aus Furcht, Verunsicherung und neuen Frakturen.
Untergewicht kann den Östrogenmangel verschärfen
Zu den Risikofaktoren für eine Osteoporose gehören neben Alter und Geschlecht Bewegungsmangel, eine schlechte oder mangelhafte Ernährung, die mit Kalzium- oder Vitamin-D-Mangel einhergeht, Rauchen und übermäßiger Alkoholgenuss sowie bestimmte Medikamente wie z. B. Kortison. Eine wichtige Rolle spielt Untergewicht, da dieses häufig mit einem Kalziummangel in Verbindung steht. Typischerweise verfügen Frauen in den Wechseljahren, wenn sie ein ausreichendes Gewicht haben, noch über eine kleine Reserve an Östrogen, das für den Knochenaufbau eine wichtige Rolle spielt, im Muskel- und Fettgewebe. Dieser Vorteil kommt bei Untergewichtigen naturgemäß nicht zum Tragen.
Standarddiagnostik ist die Knochendichtemessung
In den meisten Fällen wird eine Osteoporose erst dann festgestellt, wenn es bereits zu einem Bruch gekommen ist. Bei der Diagnose stützt man sich neben der körperlichen Untersuchung vor allem auf die Knochendichtemessung. Die gängige Methode, die dazu angewendet wird, ist die DXA (Dual Energy X-Ray Absorptiometry). Dabei werden zwei Energiestrahlen mit unterschiedlicher Intensität durch das Gewebe hindurch geschickt. Anhand der Strahlenmenge, die durch den Knochen gelangt, wird die Knochendichte errechnet. Eine Osteoporose ist bei einer Frau laut den WHO-Richtlinien von 1994 dann gegeben, wenn die Knochenmineraldichte um 2,5 Standardabweichungen unter dem statistischen Mittelwert gesunder prämenopausaler Frauen liegt. Diese Definition kann auf Männer ab 50 übertragen werden. Seit Kurzem ist die Anwendung der DXA Messtechnologie in Verbindung mit einer Laserunterstützung an der Ferse möglich, während man mithilfe des sogenannten Full-Body- DXA-Scanners die gesamte Knochenmasse analysieren kann. Eine weitere, neuartige Methode, die eine sehr detaillierte Darstellung der Mikroarchitektur und Materialeigenschaften der Knochen ermöglicht, ist die Xtreme CT.
Bewegung ist das A und O
Die wichtigsten Bausteine einer Osteoporose-Therapie sind ausreichende Bewegung, Sturzprophylaxe und richtige Ernährung. Darüber hinaus ist je nach Bedarf eine Verabreichung von Medikamenten hilfreich. Bewegung. Nach dem sogenannten Wolff’schen Gesetz baut sich der Knochen auf, wenn er belastet wird, und ab, wenn er nicht belastet wird. Dabei ist es nicht so sehr entscheidend, möglichst viel, sondern möglichst gezielt Kraft einzusetzen. Diesen Effekt macht sich beispielsweise das Vibrationstraining zunutze, dass vor ca. 40 Jahren entwickelt wurde, um das Skelett von Astronauten unter den Bedingungen der Schwerkraft zu stärken. Zur Osteoporose-Therapie und auch – Prophylaxe eignen sich Bewegungsarten, bei denen das Skelett mit dem ganzen Körpergewicht belastet wird, also Gehen, Laufen, Wandern oder Treppensteigen. Regelmäßige Bewegung in freier Natur hat den Vorteil, dass unter dem Einfluss der Sonnenstrahlen die körpereigene Produktion von Vitamin D stimuliert wird, welches die Aufnahme von Kalzium in den Knochen fördert. Als sehr effizient gilt gerätegestütztes Krafttraining. Um Überlastungen und Verletzungen zu vermeiden, sollte man das Training langsam steigern. Wie effizient hochintensives Widerstands- und Belastungstraining bei Frauen nach der Menopause wirkt, die eine niedrige Knochenmasse besitzen, konnte in einer neuen Studie nachgewiesen werden. Demzufolge genügten lediglich zweimal pro Woche jeweils 30 Minuten eines entsprechenden Trainings, um die funktionelle Leistung sowie Knochendichte, -struktur und -stärke zu verbessern. Sturzprophylaxe. Mithilfe einer gezielten Osteoporose-Gymnastik lassen sich Gleichgewicht, Koordination, Körperkontrolle und Körperhaltung verbessern, sodass die Patienten mehr Sicherheit im Alltag gewinnen. Eine wichtige Rolle für die Sturzprophylaxe spielt darüber hinaus die Vermeidung von Stolperfallen in der Wohnung wie z. B. losen Teppichen oder rutschigen Böden. Einen weiteren Schutz können Hüftprotektoren und Orthesen bieten.
Ernährung
Eine abwechslungsreiche, eiweiß- und kalziumreiche Ernährung verbessert die Versorgung der Knochen. Außerdem ist darauf zu achten, dass der Bedarf an Vitamin D, das die Aufnahme von Kalzium in den Knochenstoffwechsel fördert, ausreichend gedeckt ist. Dieses wird überwiegend über die Einwirkung der Sonnenstrahlung auf die Haut gebildet, welche in unseren Breiten naturgemäß geringer ist. Aus diesem Grund ist eine zusätzliche Aufnahme von Vitamin D in Form von Tabletten hilfreich. Statt zu viel Fleisch, Wurst, Salz, Zucker und Fett zu konsumieren, sollte man mehr Wert auf Obst und grünes Gemüse legen. Nikotin und Alkohol sind nach Möglichkeit zu meiden. Die künstliche Zufuhr von Kalzium ist zumindest umstritten. So weist ein jüngst erschienener klinischer Leitfaden zu Kalziumpräparaten darauf hin, dass für Frauen ab der Menopause eine Zufuhr von Kalzium, die über den täglichen Bedarf von etwa 1000 mg hinausgeht, nicht sinnvoll ist. Im Übrigen wird die prophylaktische Gabe von hochdosierten Kalziumpräparaten heute nicht mehr empfohlen, da Studien ergeben haben, dass dies das Risiko von Herzkreislauferkrankungen fördert.
Medikamentöse Therapie
Ob eine medikamentöse Behandlung infrage kommt, hängt davon ab, wie gefährdet die Knochen sind. Eine Indikation ist z. B. dann gegeben, wenn es bereits bei einem geringfügigen Anlass zu einer Fraktur kommt oder die Knochendichte sehr gering ist. Als Basistherapie gilt die ausreichende Versorgung mit Kalzium und Vitamin C. Die wohl bekanntesten Osteoporose-Medikamente sind die Bisphosphonate. Sie verhindern, dass die Osteoklasten, die knochenabbauenden Zellen, Überhand gewinnen. Zu den zugelassenen Präparaten dieser Wirkstoffgruppe gehören Alendronat, Risedronat, Etidronat und Ibandronat. Bisphosphonate können zu Magen-Darm-Unverträglichkeiten führen und unterliegen strengen Einnahmevorschriften.
Weitere Wirkstoffe gegen Osteoporose sind:
- Raloxifen (SERM), ein selektiver Östrogenrezeptor-Modulator
- Fluoride, sie können bei stark verminderter Knochenneubildung die Leistung der Osteoblasten, also der Knochen aufbauenden Zellen, steigern
- Kalzitonin, ein Schilddrüsenhormon, das die Tätigkeit der Osteoklasten einschränkt
- Teriparatit-Parathormon, steigert die Anzahl und Leistung der Osteoblasten und kann zur Bildung von neuem Knochen beitragen
- Denosumab (Prolia), ein Antikörper gegen einen Botenstoff (RANKL), der für die Arbeit der Knochenfresszellen unerlässlich ist.
von Klaus Bingler
aus ORTHOpress 1/2018
Fragen und Antworten
Was Kann man gegen Osteoporose tun?
Um das Risiko für eine Osteoporose zu mindern, empfiehlt es sich, nicht zu Rauchen, keinen übermäßigen Alkohol zu trinken und sich gesund und ausgewogen zu ernähren. Eine ausreichende Versorgung mit Vitamin D ist ebenfalls wichtig. Dies gilt auch, wenn bereits eine Osteoporose vorliegt. Ausreichend Bewegung und ein spezielles Training können ebenfalls dazu beitragen, die Erkrankung aufzuhalten bzw. zu verlangsamen. In schwereren Fällen kann eine medikamentöse Therapie sinnvoll sein.
Was für Schmerzen hat man bei einer Osteoporose?
Zu Beginn treten keine sichtbaren Symptome auf. Mit der Zeit kommt es mitunter zu unspezifischen Schmerzen im Rücken oder in den Knien. Kommt es mit der Zeit zum Beispiel zu Wirbeleinbrüchen, sind Rückenschmerzen und ein "Buckel" die Folge.
Was sollte man bei Osteoporose nicht essen?
Menschen mit einer Osteoporose sollten besonders auf eine ausgewogene Ernährung mit wenig Fleisch, Wurst, Salz, Zucker und Fett achten. Besser sind Obst und grünes Gemüse. Nikotin und Alkohol sollten möglichst vermieden werden.