Inhaltsverzeichnis
Dass bakterielle Erreger Erkältungen, Durchfallerkrankungen oder Lungenentzündungen auslösen, ist für die meisten von uns eine Selbstverständlichkeit. Weniger bekannt dagegen dürfte es sein, dass sie auch zur Ursache für Rückenschmerzen werden können.
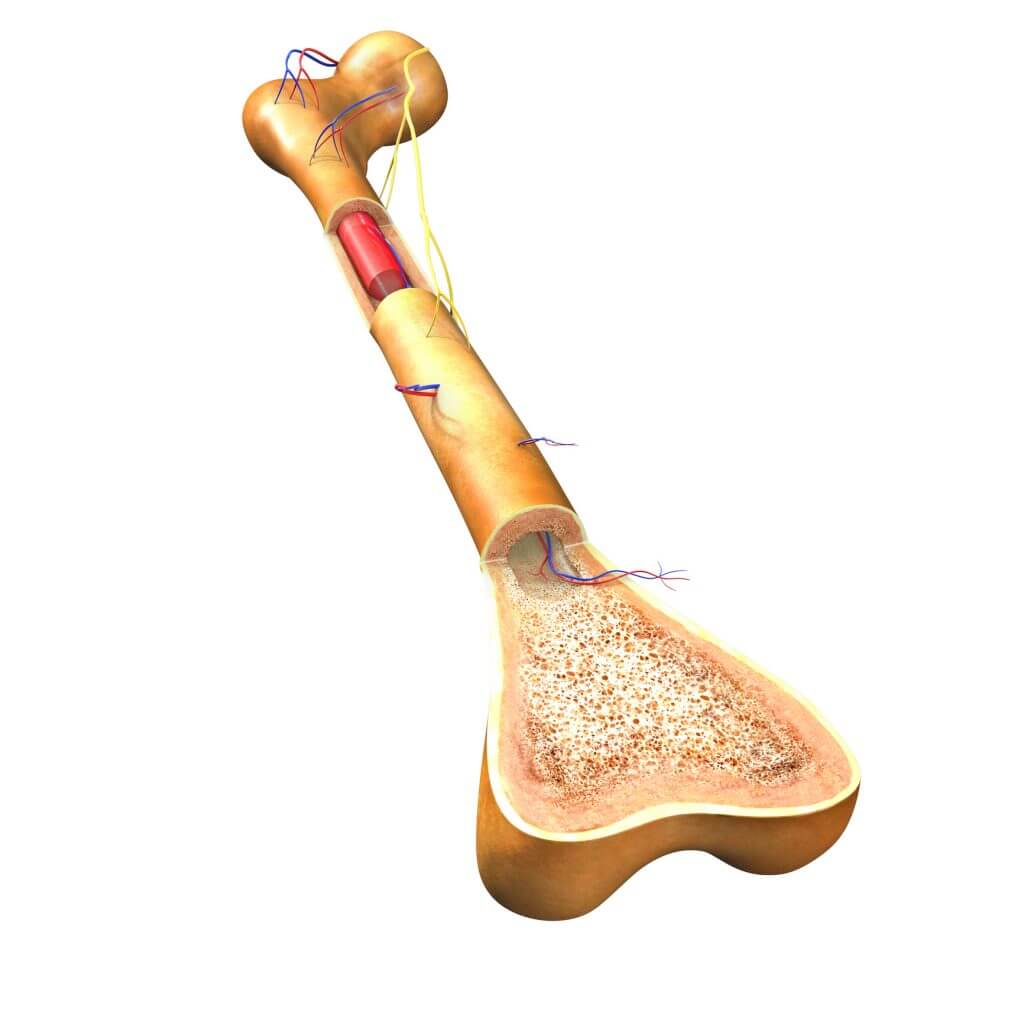
Wenn Entzündungen vom Knochenmark ausgehen und – was häufig geschieht – auch auf andere Knochenbestandteile und die Knochenhaut übergreifen, bezeichnet man dies als Osteomyelitis (Knochenmarkentzündung). Zu den Symptomen gehören Schmerzen, Schwellungen, Fieber und Unwohlsein. Generell besonders gefährdet sind vor allem Menschen, die unter einem geschwächten Immunsystem oder einer chronischen Erkrankung wie Diabetes mellitus oder Arteriosklerose leiden. Auch Personen, die in der Land- und Forstwirtschaft und in der Fleischverarbeitung arbeiten, sind häufiger betroffen, da sie einem erhöhten Risiko ausgesetzt sind, sich mit Brucellen zu infizieren. Dabei handelt es sich um Bakterien, die im Harn- und Geschlechtsapparat von Kühen, Schafen und Schweinen vorkommen.
Die Ursache kann endogener oder exogener Natur sein
Die häufigsten Erreger, die eine Knochenmarkentzündung ervorrufen, sind der Staphylococcus aureus und der Staphylococcus epidermidis. Beide Bakterienarten befinden sich auch auf der Haut und Schleimhaut gesunder Menschen, ohne dass sie Erkrankungen hervorrufen würden. Andere Erreger, die infrage kommen können, sind weitere Staphylokokken-Stämme wie MRSA (Methicillin-resistenter Staphylococcus aureus) oder Haemophilus influenzae. Seltener wird eine Osteomyelitis durch den Erreger der Tuberkulose hervorgerufen (Knochentuberkulose). Werden die Wirbelkörper erfasst, spricht man von einer Spondylodiszitis. Je nach der Entstehungsursache unterscheidet man zwei verschiedene Formen der Osteomyelitis: Eine endogene Osteomyelitis liegt vor, wenn die Keime von einem Infektionsherd innerhalb des Körpers, wie er beispielsweise bei einer Mandelentzündung entsteht, über den Blutweg ins Knochenmark gelangen. Davon sind hauptsächlich Kinder und Jugendliche betroffen. Dringen die Erreger von außen in den Knochen ein – etwa infolge von Unfällen oder Operationen – spricht man von einer exogenen Osteomyelitis. Das größte Risiko für einen Infekt besteht bei offenen Knochenbrüchen, wenn diese mit stabilisierenden Platten und Nägeln versorgt werden müssen. Manchmal kommt es auch nach dem Einsatz eines Gelenk-implantats zu einer Infektion. Verhältnismäßig oft ist der Kieferknochen betroffen, wenn sich dort ein Abszess gebildet hat.
Diagnostik mithilfe von Röntgen, Ultraschall und Szintigrafie
Bei der Diagnostik spielen Laboruntersuchungen, in denen sogenannte Entzündungsmarker überprüft werden, eine wichtige Rolle. Charakteristische Zeichen sind ein Anstieg der weißen Blutkörperchen, eine deutlich erhöhte Blutsenkungsgeschwindigkeit sowie eine Erhöhung des sogenannten C-reaktiven Proteins (CRP). Mithilfe bildgebender Verfahren lassen sich die durch die Osteomyelitis hervorgerufenen Veränderungen in der Knochenstruktur sichtbar machen. Bei einer akuten Erkrankung ist dies allerdings erst nach ca. ein bis zwei Wochen möglich. Chronische Verlaufsformen führen dazu, dass sich im Röntgenbild fleckige Aufhellungen zeigen. Sie entstehen dadurch, dass Teile des Knochens absterben und als Restkörper im Infektionsbereich zurückbleiben. In der Umgebung dieser Knochenteile bildet sich neues Bindegewebe, das im Röntgenbild als heller Saum sichtbar ist. Durch Ultraschall kann man erkennen, ob sich durch Abszessbildung Knochenhaut vom Knochen abgehoben oder Flüssigkeit im Gelenk angesammelt hat. Weitere Anzeichen für entzündliche Prozesse lassen sich mithilfe von Skelett-szintigrafie und MRT nachweisen.
In chronischen Fällen ist ein chirurgischer Eingriff oft unvermeidlich
Handelt es sich um eine akute endogene Osteomyelitis, kann man diese mithilfe von Antibiotika behandeln, die intravenös verabreicht werden. Wichtig ist es zudem, den betroffenen Knochen ruhig zu halten. Ist die Erkrankung weiter fortgeschritten oder sind die Erreger von außen ins Knochenmark gelangt, ist eine solche Behandlung in der Regel nicht erfolgreich. Denn die schlechten Durchblutungsverhältnisse des Knochens lassen es meist nicht zu, dass die verabreichten Antibiotika in ausreichender Menge bis zum Entzündungsort vordringen. In diesem Fall ist ein chirurgischer Eingriff erforderlich, bei dem der Arzt eitriges und abgestorbenes Gewebe sowie Fremdkörper wie Gelenkprothesen, Platten und Schrauben entfernt. Bei Bedarf wird der betroffene Knochen mit sogenannten Spongioplastiken – Knochensubstanz, die aus dem gesunden Skelett entnommen wurde – aufgefüllt.
Antibiotika gegen Bakterienbefall
Um das Risiko für eine Knochenmark-infektion zu senken, bemüht sich die Forschung seit einiger Zeit darum, spezielle Beschichtungen auf Implantaten zu entwickeln, mit denen sich eine Besiedlung durch Bakterien verhindern lässt. Ein neuer Therapieansatz, der Patienten mit Schmerzen im unteren Rückenbereich zugutekommen könnte, wurde von einer dänischen Wissenschaftlerin entwickelt. Für ihre Forschungen wurde sie vor Kurzem von der Deutschen Gesellschaft für Schmerzmedizin und der Deutschen Schmerzliga mit dem Deutschen Schmerzpreis ausgezeichnet. Der Forscherin war aufgefallen, dass sich bei etwa der Hälfte aller Patienten mit chronischen Schmerzen im unteren Rücken Ödeme im Knochenmark, sogenannte „modic changes“, befinden. Gewebeproben ergaben, dass sich bei einem großen Teil der Fälle sogenannte P. (Propionibacterium) acnes nachweisen ließen. Dieses Bakterium gehört zur natürlichen Mundflora und kann beispielsweise über kleine Verletzungen, die beim Zähneputzen entstehen, ins Blut gelangen. Über neu gebildete Kapillaren, die an dem ausgetretenen Gewebe der Bandscheibe entstehen, dringen die Bakterien schließlich ins Innere der Bandscheibe vor. Dort bleiben sie auch nach einer Ausheilung des Bandscheibenvorfalls und verursachen Entzündungen, Knochenödeme und Schmerzen. Die genannten Beobachtungen brachten die Wissenschaftlerin auf die Idee, Antibiotika gegen den Bakterienbefall einzusetzen, um so auch gegen die Rückenbeschwerden vorzugehen. Bereits in einer ersten Studie zeigte sich, dass sich sowohl die Schmerzsymptome als auch die funktionellen Beschwerden der Patienten verbesserten. Durch weitere randomisierte, placebo-kontrollierte Studien wurde das Ergebnis bestätigt. Die dänische Forscherin ist davon überzeugt, dass der genannte Therapieansatz für Patienten mit „modic changes“, bei denen Bakterien eine Rolle spielen, eine Perspektive darstellen kann.
Steigende Patientenzahlen
Bereits vor einigen Jahren wurde laut einem Bericht der Deutschen Ärztezeitung eine steigende Zahl von Patienten beobachtet, die unter einer bakteriellen Entzündung der Wirbelsäule leiden. Verantwortlich für diese Entwicklung seien zum einen die zunehmende Alterung unserer Gesellschaft und eine dementsprechend größer werdende Menge betagter, multimorbider Patienten. Zum anderen falle ins Gewicht, dass die Anzahl chronisch Kranker mit einer geschwächten Immunabwehr wächst. Dabei dürfe auch die Zuwanderung von Menschen eine Rolle spielen, die in einem gesundheitlich geschwächten Zustand nach Deutschland kommen.
von Klaus Bingler
aus ORTHOpress 3/17
Fragen und Antworten
Kann die Ursache endogener oder exogener Natur sein?
Die häufigsten Erreger, die eine Knochenmarkentzündung hervorrufen, sind der Staphylococcus aureus und der Staphylococcus epidermidis. Beide Bakterienarten befinden sich auch auf der Haut und Schleimhaut gesunder Menschen, ohne dass sie Erkrankungen hervorrufen würden. Andere Erreger, die infrage kommen können, sind weitere Staphylokokken-Stämme wie MRSA (Methicillin-resistenter Staphylococcus aureus) oder Haemophilus influenzae. Seltener wird eine Osteomyelitis durch den Erreger der Tuberkulose hervorgerufen (Knochentuberkulose).
Ist in chronischen Fällen ist ein chirurgischer Eingriff unvermeidlich?
Handelt es sich um eine akute endogene Osteomyelitis, kann man diese mithilfe von Antibiotika behandeln, die intravenös verabreicht werden. Wichtig ist es zudem, den betroffenen Knochen ruhig zu halten. Ist die Erkrankung weiter fortgeschritten oder sind die Erreger von außen ins Knochenmark gelangt, ist eine solche Behandlung in der Regel nicht erfolgreich. Denn die schlechten Durchblutungsverhältnisse des Knochens lassen es meist nicht zu, dass die verabreichten Antibiotika in ausreichender Menge bis zum Entzündungsort vordringen.
Antibiotika gegen Bakterienbefall?
Um das Risiko für eine Knochenmark-infektion zu senken, bemüht sich die Forschung seit einiger Zeit darum, spezielle Beschichtungen auf Implantaten zu entwickeln, mit denen sich eine Besiedlung durch Bakterien verhindern lässt. Ein neuer Therapieansatz, der Patienten mit Schmerzen im unteren Rückenbereich zugutekommen könnte, wurde von einer dänischen Wissenschaftlerin entwickelt.