Inhaltsverzeichnis
- Schnell wieder fit bei vollem Krafterhalt
- Prof. Thorey, was sind die Nachteile der herkömmlichen Operationsweise?
- Sie verwenden daher einen minimal-invasiven Operationszugang, der praktisch keinerlei Muskelverletzungen mit sich bringt. Wie funktioniert das?
- Ist das Verfahren auf bestimmte Prothesen beschränkt oder können alle Modelle eingesetzt werden?
- Wie sieht es bei Patienten aus, die auf beiden Seiten eine neue Hüfte benötigen? Können diese in nur einem Eingriff eingesetzt werden?
- Wie sehen die langfristigen Ergebnisse dieses Verfahrens aus? Sind minimal-invasiv versorgte Patienten gegenüber den auf herkömmliche Weise Operierten im Vorteil?
Schnell wieder fit bei vollem Krafterhalt
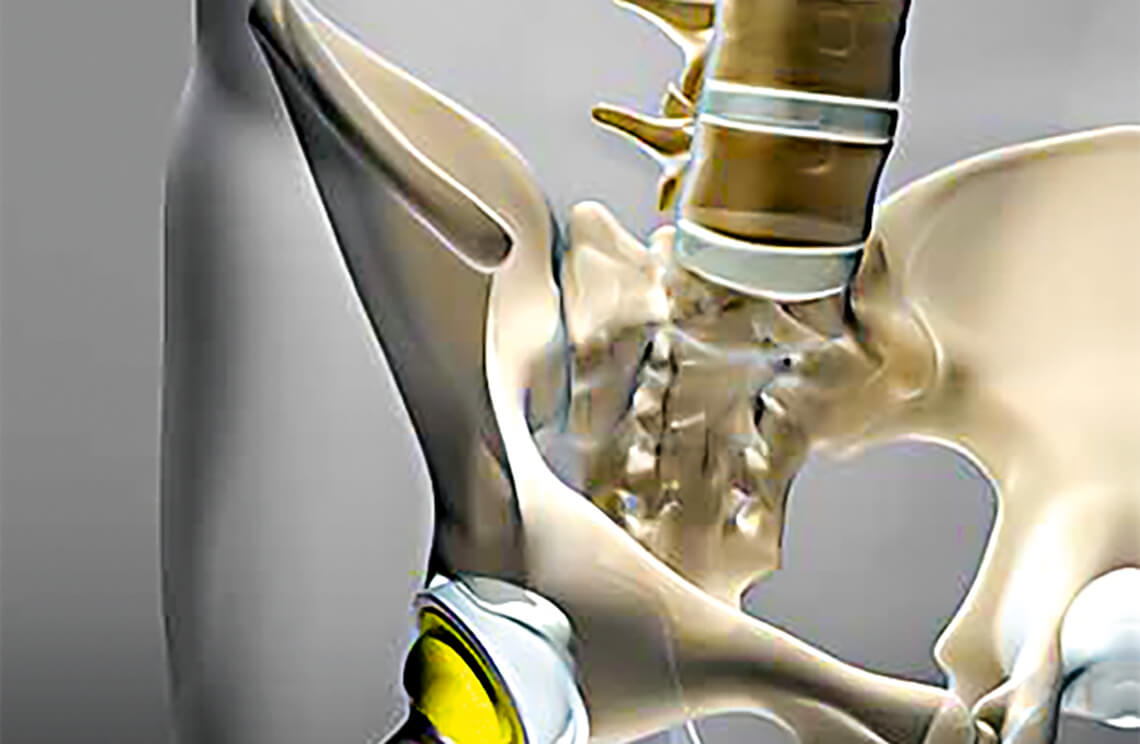
Der Ersatz des Hüftgelenks ist seit vielen Jahren ein Standardeingriff. Dennoch kommt es bei einigen Patienten zu unerwünschten Begleiterscheinungen wie Schmerzen, Hinken oder Wundheilungsstörungen. Prof. Dr. Fritz Thorey von der ATOS Klinik in Heidelberg verwendet seit längerer Zeit einen minimal-invasiven Operationszugang, welcher diese Nachteile weitgehend vermeidet.
Prof. Thorey, was sind die Nachteile der herkömmlichen Operationsweise?
Prof. Thorey: Bei der Implantation eines Hüftgelenks durch die klassischen hinteren und seitlichen Zugänge kommt es zu mehr oder weniger großen Verletzungen der Gesäßmuskulatur, die teilweise abgelöst und nach dem Einsetzen der Prothese wieder angeheftet werden muss. Die solchermaßen traumatisierten Muskeln und Sehnen heilen nur sehr langsam wieder. Dies führt dazu, dass der anfängliche Kraftverlust im operierten Bein sehr hoch ist: Ein großer Teil der Muskulatur kann dadurch dauerhaft geschädigt werden. Auch nach der Heilung bleibt die Muskulatur geschwächt und erreicht nie mehr das vorherige Kraftniveau. Bei einigen Patienten kommt es daher zum typischen „Trendelenburg-Hinken“, einem durch das Absinken des Beckens gekennzeichneten Wiegegang.
Sie verwenden daher einen minimal-invasiven Operationszugang, der praktisch keinerlei Muskelverletzungen mit sich bringt. Wie funktioniert das?
Prof. Thorey: Der Zugang zum Hüftgelenk erfolgt dabei nicht von hinten oder seitlich, sondern von schräg vorn in der Nähe der Leiste. Der Vorteil ist, dass man durch natürliche Muskellücken hindurch operiert, sodass diese nicht durchtrennt werden müssen. Auch Nerven und Sehnen werden nicht in Mitleidenschaft gezogen. Störendes Gewebe muss so nicht wegpräpariert werden, sondern kann einfach zur -Seite gehalten werden. So können durch einen nur wenige Zentimeter großen Schnitt Hüftpfanne und Hüftschaft eingebracht werden. Beim gesamten Eingriff geht daher auch nur wenig Blut verloren – meist weniger als 200 ml –, sodass wir praktisch immer auf eine Eigenblutspende vor der Operation verzichten können.
Ist das Verfahren auf bestimmte Prothesen beschränkt oder können alle Modelle eingesetzt werden?
Prof. Thorey: Wenn möglich verwenden wir heute bei einer Erstimplantation sogenannte Kurzschaftprothesen; in der Regel modernste Implantate mit Keramik/Keramik-Gleitpaarung und minimalem Abrieb. Diese erreichen die gleiche Primärstabilität wie Normalschaftprothesen, lassen sich aber sehr knochensparend implantieren. Prinzipiell sind aber alle heute gebräuchlichen Prothesenmodelle geeignet, sodass hier keine Einschränkungen bestehen. Das Verfahren ist daher universell einsetzbar: So können wir nicht nur beim Wahleingriff, sondern auch bei traumatischen Geschehen, wie zum Beispiel einem Oberschenkelhalsbruch nach einem Sturz, minimalinvasiv operieren. Besonders bei älteren Patienten ist dies ein Vorteil, weil die zusätzliche Belastung durch den Eingriff so gering wie möglich gehalten wird. Selbst übergewichtige Patienten können wir so ideal und ohne größere Weichteilschäden operieren. Unter Umständen können sogar Zweiteingriffe zum Prothesenwechsel mit dem minimal-invasiven Zugang durchgeführt werden.
Wie sieht es bei Patienten aus, die auf beiden Seiten eine neue Hüfte benötigen? Können diese in nur einem Eingriff eingesetzt werden?
Prof. Thorey: Das ist ein weiterer Vorteil des minimal-invasiven Zugangs. Bei vielen Patienten ist ja bereits absehbar, dass auch das Gelenk auf der Gegenseite bald ersetzt werden muss. Die operativen Risiken wären mit den herkömmlichen Zugängen jedoch deutlich erhöht. Der minimal–invasive Zugang erlaubt dies jedoch problemlos. Für die Patienten ist dieses Vorgehen auf jeden Fall weniger belastend als zwei einzelne Eingriffe. Auch nach beidseitigem Hüftgelenk-ersatz können sie bereits am Tag nach der Operation aufstehen und mit Gehhilfen umhergehen. Ein weiterer Vorteil ist, dass die Patienten nicht aufgrund der auf einer Seite fortbestehenden Schmerzen in eine Schonhaltung verfallen, sondern sofort komplett wiederhergestellt sind.
Wie sehen die langfristigen Ergebnisse dieses Verfahrens aus? Sind minimal-invasiv versorgte Patienten gegenüber den auf herkömmliche Weise Operierten im Vorteil?
Prof. Thorey: Wir müssen davon ausgehen, dass ein operativ durchtrennter Muskel nie wieder seine ursprüngliche Leistungsfähigkeit erreicht. Dies wird dadurch maskiert, dass die benachbarte Muskulatur mit der Zeit einen Teil der Aufgaben übernimmt. Bei der von mir gewählten OP-Methode bleibt die Muskulatur aber erhalten. Physiologisch gesehen besteht nach der Heilungsphase daher kaum ein Unterschied zu einem nie operierten Bein, da auch die für die Propriozeption notwendigen Fasern komplett erhalten bleiben. Diese Tiefensensibilität ist wesentlich für die unbewusste Koordination der Bewegung und kann nach einer Verletzung oft nur unvollständig wieder antrainiert werden.
Herr Prof. Thorey, haben Sie herzlichen Dank für das Gespräch!
Prof. Dr. med. Fritz Thorey
Leitender Arzt Internationales
Zentrum Hüft-,
Knie- und Fußchirurgie
(HKF) Sportmedizin
ATOS Klinik Heidelberg
Bismarckstraße 9-15 | 69115 Heidelberg
Tel.: 06221 / 983 190
hkf@atos.de
www.atos-kliniken.de
aus ORTHOpress 2/18
Fragen und Antworten
Wo wird der Schnitt bei einer Hüft-OP gemacht?
Wo der Schnitt bei einer Hüft-Operation gemacht wird, hängt von der gewählten Operationstechnik ab. Bei einer klassischen Technik ist der Zugang meist seitlich am hinteren Oberschenkel. Bei minimalinvasiven Zugängen kann der Weg zum Gelenk beispielsweise von schräg vorn in Leistennähe erfolgen.
Was ist minimalinvasiv?
Minimalinvasive Operationstechniken haben zum Ziel, so wenig Gewebe wie möglich zu traumatisieren.
Welche Art von Hüftprothesen gibt es?
Es gibt verschiedene Hüftendoprothesen mit unterschiedlichen Materialkombinationen. Häufig kann als Ersteinsatz eine sogeannte Kurzschaftprothese knochensparend eingesetzt werden.